PRP ទំនើប៖ "គ្លីនិក PRP"
ក្នុងរយៈពេល 10 ឆ្នាំកន្លងមកនេះ គ្រោងការណ៍នៃការព្យាបាលរបស់ PRP បានឆ្លងកាត់ការផ្លាស់ប្តូរដ៏អស្ចារ្យ។តាមរយៈការពិសោធន៍ និងការស្រាវជ្រាវគ្លីនិក ឥឡូវនេះយើងមានការយល់ដឹងកាន់តែប្រសើរឡើងអំពីផ្លាកែត និងសរីរវិទ្យាកោសិកាផ្សេងទៀត។លើសពីនេះទៀត ការវាយតម្លៃជាប្រព័ន្ធដែលមានគុណភាពខ្ពស់ជាច្រើន ការវិភាគមេតា និងការសាកល្បងដែលគ្រប់គ្រងដោយចៃដន្យបានបង្ហាញពីប្រសិទ្ធភាពនៃបច្ចេកវិទ្យាជីវសាស្ត្រ PRP ក្នុងវិស័យវេជ្ជសាស្ត្រជាច្រើន រួមទាំងរោគសើស្បែក ការវះកាត់បេះដូង ការវះកាត់ផ្លាស្ទិច ការវះកាត់ឆ្អឹង ការគ្រប់គ្រងការឈឺចាប់ ជំងឺឆ្អឹងខ្នង និងវេជ្ជសាស្ត្រកីឡា។ .
លក្ខណៈបច្ចុប្បន្ននៃ PRP គឺកំហាប់ប្លាកែតដាច់ខាតរបស់វា ដែលផ្លាស់ប្តូរពីនិយមន័យដំបូងនៃ PRP (រួមទាំងកំហាប់ប្លាកែតខ្ពស់ជាងតម្លៃមូលដ្ឋាន) ទៅច្រើនជាង 1 × 10 6/µL ឬប្រហែល 5 ដងនៃកំហាប់ប្លាកែតអប្បបរមានៅក្នុងប្លាកែតចាប់ពី បន្ទាត់មូលដ្ឋាន។នៅក្នុងការពិនិត្យឡើងវិញយ៉ាងទូលំទូលាយដោយ Fadadu et al ។ប្រព័ន្ធ និងពិធីការ 33 PRP ត្រូវបានវាយតម្លៃ។ចំនួនប្លាកែតនៃការរៀបចំ PRP ចុងក្រោយដែលផលិតដោយប្រព័ន្ធមួយចំនួននេះគឺទាបជាងឈាមទាំងមូល។ពួកគេបានរាយការណ៍ថាកត្តាប្លាកែតនៃ PRP បានកើនឡើងទាបរហូតដល់ 0.52 ជាមួយនឹងឧបករណ៍បង្វិលតែមួយ (Selphyl ®) ។ផ្ទុយទៅវិញ ការបង្វិលពីរដង EmCyte Genesis PurePRPII ® កំហាប់ប្លាកែតដែលផលិតដោយឧបករណ៍គឺខ្ពស់បំផុត (1.6 × 10 6 /µL) ។
ជាក់ស្តែង វិធីសាស្រ្តក្នុង vitro និងសត្វមិនមែនជាបរិយាកាសស្រាវជ្រាវដ៏ល្អសម្រាប់ការផ្លាស់ប្តូរជោគជ័យទៅជាការអនុវត្តគ្លីនិកនោះទេ។ដូចគ្នានេះដែរ ការសិក្សាប្រៀបធៀបឧបករណ៍មិនគាំទ្រការសម្រេចចិត្តទេ ព្រោះវាបង្ហាញថាការប្រមូលផ្តុំប្លាកែតរវាងឧបករណ៍ PRP គឺខុសគ្នាខ្លាំង។ជាសំណាងល្អ តាមរយៈបច្ចេកវិទ្យា និងការវិភាគផ្អែកលើ proteomics យើងអាចបង្កើនការយល់ដឹងរបស់យើងអំពីមុខងារកោសិកានៅក្នុង PRP ដែលប៉ះពាល់ដល់លទ្ធផលនៃការព្យាបាល។មុននឹងឈានដល់ការឯកភាពគ្នាលើការរៀបចំ និងការបង្កើត PRP ស្តង់ដារ PRP គួរតែអនុវត្តតាមរូបមន្ត PRP គ្លីនិក ដើម្បីលើកកម្ពស់យន្តការជួសជុលជាលិកាសំខាន់ៗ និងលទ្ធផលគ្លីនិករីកចម្រើន។
រូបមន្តគ្លីនិក PRP
នាពេលបច្ចុប្បន្ននេះ PRP គ្លីនិកដែលមានប្រសិទ្ធភាព (C-PRP) ត្រូវបានកំណត់លក្ខណៈជាសមាសធាតុស្មុគ្រស្មាញនៃសមាសធាតុពហុកោសិកា autologous នៅក្នុងប្លាស្មាបរិមាណតូចមួយដែលទទួលបានពីផ្នែកមួយនៃឈាមគ្រឿងកុំព្យូទ័របន្ទាប់ពីការ centrifugation ។បន្ទាប់ពីការ centrifugation PRP និងសមាសធាតុកោសិកាដែលមិនមែនជាប្លាកែតរបស់វាអាចត្រូវបានយកមកវិញពីឧបករណ៍ប្រមូលផ្តុំយោងទៅតាមដង់ស៊ីតេកោសិកាផ្សេងៗគ្នា (ដែលដង់ស៊ីតេប្លាកែតគឺទាបបំផុត) ។
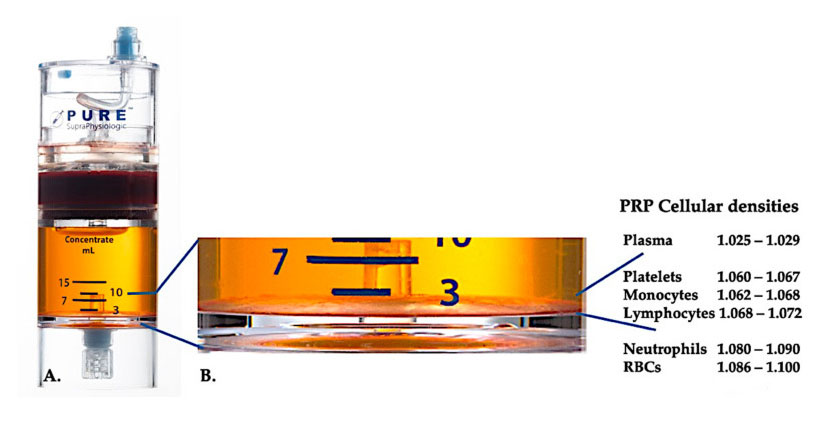
ប្រើឧបករណ៍បំបែកដង់ស៊ីតេកោសិកា PurePRP-SP ® (EmCyte Corporation, Fort Myers, FL, USA) ត្រូវបានប្រើសម្រាប់ឈាមទាំងមូលបន្ទាប់ពីនីតិវិធី centrifugation ពីរ។បន្ទាប់ពីដំណើរការ centrifugation ដំបូង សមាសធាតុឈាមទាំងមូលត្រូវបានបំបែកជាពីរស្រទាប់មូលដ្ឋាន គឺប្លាកែត (គ្មានខ្លាញ់) ការព្យួរប្លាស្មា និងស្រទាប់កោសិកាឈាមក្រហម។នៅក្នុង A ជំហាន centrifugation ទីពីរត្រូវបានបញ្ចប់។បរិមាណ PRP ពិតប្រាកដអាចត្រូវបានស្រង់ចេញសម្រាប់កម្មវិធីអ្នកជំងឺ។ការពង្រីកនៅក្នុង B បង្ហាញថាមានស្រទាប់ពណ៌ត្នោត sedimentation erythrocyte ច្រើនសមាសធាតុ (តំណាងដោយបន្ទាត់ពណ៌ខៀវ) នៅផ្នែកខាងក្រោមនៃឧបករណ៍ដែលមានកំហាប់ខ្ពស់នៃប្លាកែត monocytes និង lymphocytes ដោយផ្អែកលើជម្រាលដង់ស៊ីតេ។ក្នុងឧទាហរណ៍នេះ យោងទៅតាមពិធីការនៃការរៀបចំ C-PRP ជាមួយនឹងនឺត្រុងហ្វាលក្រីក្រ ភាគរយអប្បបរមានៃនឺត្រុងហ្វាល (<0.3%) និង erythrocytes (<0.1%) នឹងត្រូវបានស្រង់ចេញ។
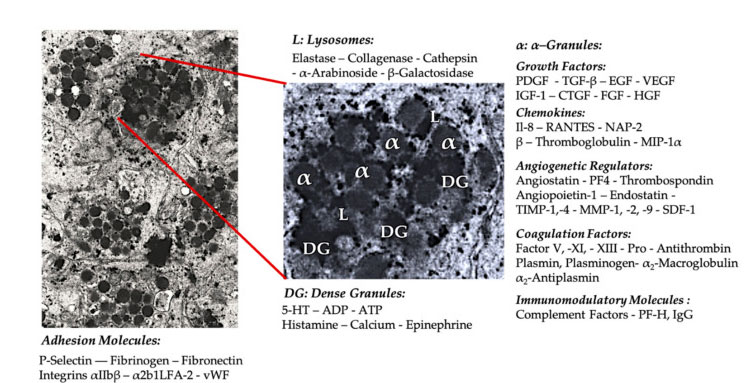
គ្រាប់ប្លាកែត
នៅក្នុងកម្មវិធី PRP គ្លីនិកដំបូង α- Granules គឺជារចនាសម្ព័ន្ធខាងក្នុងប្លាកែតដែលត្រូវបានលើកឡើងជាទូទៅបំផុត ព្រោះវាផ្ទុកនូវកត្តា coagulation មួយចំនួនធំនៃ PDGF និងនិយតករ angiogenic ប៉ុន្តែមានមុខងារ thrombogenic តិចតួច។កត្តាផ្សេងទៀតរួមមាន chemokine និងសមាសធាតុ cytokine ដែលមិនសូវស្គាល់ ដូចជា កត្តាប្លាកែតទី 4 (PF4) ប្រូតេអ៊ីនមូលដ្ឋានមុនប្លាកែត P-selectin (ភ្នាក់ងារសកម្មនៃអាំងតេក្រាល) និង chemokine RANTES (គ្រប់គ្រងដោយការធ្វើឱ្យសកម្ម ការបង្ហាញកោសិកា T ធម្មតា និងសន្មត។ ការសម្ងាត់) ។មុខងារទាំងមូលនៃសមាសធាតុគ្រាប់ប្លាកែតជាក់លាក់ទាំងនេះគឺដើម្បីជ្រើសរើស និងធ្វើឱ្យកោសិកាភាពស៊ាំផ្សេងទៀតសកម្ម ឬធ្វើឱ្យកោសិកា endothelial រលាក។
សមាសធាតុក្រានីតក្រាស់ដូចជា ADP, serotonin, polyphosphate, histamine និង adrenaline ត្រូវបានគេប្រើប្រាស់យ៉ាងច្បាស់លាស់ជានិយតករនៃការធ្វើឱ្យប្លាកែតសកម្ម និងការកកឈាម។សំខាន់បំផុត ធាតុទាំងនេះជាច្រើនមានមុខងារកែប្រែកោសិកាភាពស៊ាំ។Platelet ADP ត្រូវបានទទួលស្គាល់ដោយ P2Y12ADP receptor នៅលើកោសិកា dendritic (DC) ដូច្នេះការបង្កើនអង់ទីហ្សែន endocytosis ។DC (កោសិកាបង្ហាញអង់ទីហ្សែន) មានសារៈសំខាន់ខ្លាំងណាស់សម្រាប់ការផ្តួចផ្តើមការឆ្លើយតបនៃប្រព័ន្ធភាពស៊ាំរបស់កោសិកា T និងការគ្រប់គ្រងការឆ្លើយតបនៃប្រព័ន្ធភាពស៊ាំការពារ ដែលភ្ជាប់ប្រព័ន្ធការពារពីកំណើត និងប្រព័ន្ធការពាររាងកាយសម្របខ្លួន។លើសពីនេះទៀត platelet adenosine triphosphate (ATP) បញ្ជូនសញ្ញាតាមរយៈ T cell receptor P2X7 ដែលនាំឱ្យមានការបង្កើនភាពខុសគ្នានៃកោសិកាជំនួយ CD4 T ទៅជាកោសិកា proinflammatory T helper 17 (Th17) ។សមាសធាតុក្រានីលក្រាស់ផ្លាកែតផ្សេងទៀត (ដូចជា glutamate និង serotonin) ជំរុញការផ្លាស់ប្តូរកោសិកា T និងបង្កើនភាពខុសគ្នានៃ monocyte ទៅ DC រៀងគ្នា។នៅក្នុង PRP, immunomodulators ទាំងនេះបានមកពីភាគល្អិតក្រាស់គឺសម្បូរទៅដោយមុខងារប្រព័ន្ធភាពស៊ាំយ៉ាងសំខាន់។
ចំនួននៃអន្តរកម្មសក្តានុពលដោយផ្ទាល់ និងដោយប្រយោលរវាងប្លាកែត និងកោសិកា (អ្នកទទួល) ផ្សេងទៀតគឺទូលំទូលាយ។ដូច្នេះការអនុវត្ត PRP នៅក្នុងបរិយាកាសជាលិកា pathological ក្នុងតំបន់អាចបណ្តាលឱ្យមានភាពខុសគ្នានៃឥទ្ធិពលរលាក។
ការប្រមូលផ្តុំប្លាកែត
C-PRP គួរតែមានកម្រិតព្យាបាលនៃផ្លាកែតប្រមូលផ្តុំដើម្បីបង្កើតប្រសិទ្ធភាពព្យាបាលដែលមានប្រយោជន៍។ប្លាកែតនៅក្នុង C-PRP គួរតែជំរុញការរីកសាយកោសិកា ការសំយោគនៃកត្តា mesenchymal និង neurotrophic ជំរុញការធ្វើចំណាកស្រុកនៃកោសិកា chemotactic និងជំរុញសកម្មភាព immunoregulatory ដូចបានបង្ហាញក្នុងរូប។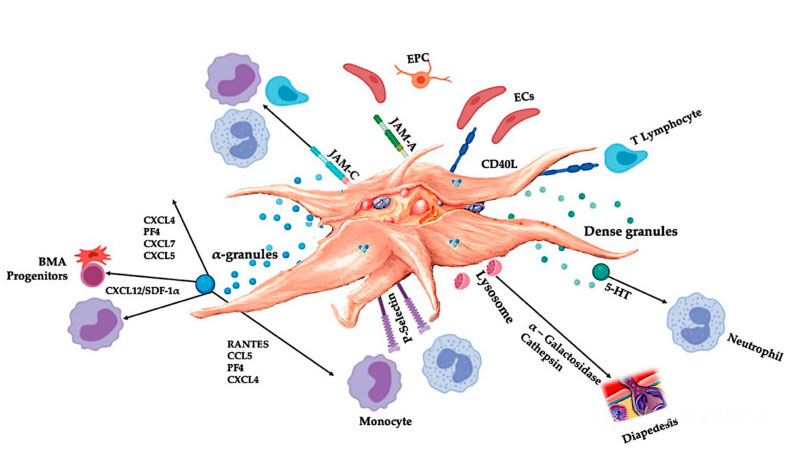
ប្លាកែតដែលបានធ្វើឱ្យសកម្ម ការបញ្ចេញ PGF និងម៉ូលេគុល adhesion សម្រុះសម្រួលអន្តរកម្មកោសិកាជាច្រើនប្រភេទ៖ គីមីវិទ្យា ការស្អិតកោសិកា ការធ្វើចំណាកស្រុក និងភាពខុសគ្នានៃកោសិកា និងគ្រប់គ្រងសកម្មភាពគ្រប់គ្រងភាពស៊ាំ។អន្តរកម្មកោសិកា-កោសិកាប្លាកែតទាំងនេះ រួមចំណែកដល់ការកើតជំងឺ angiogenesis និងដំណើរការរលាក ហើយចុងក្រោយជំរុញដំណើរការជួសជុលជាលិកា។អក្សរកាត់: BMA: ខួរឆ្អឹង aspirate, EPC: កោសិកា progenitor endothelial, EC: កោសិកា endothelial, 5-HT: 5-hydroxytryptamine, RANTES: ធ្វើឱ្យសកម្មបទប្បញ្ញត្តិនៃកន្សោមកោសិកា T ធម្មតា និងការសំងាត់ putative, JAM: ប្រភេទម៉ូលេគុល adhesion ប្រសព្វ, CD40L: ចង្កោម 40 ligand, SDF-1 α: Stromal cell-derived factor-1 α, CXCL: chemokine (CXC motif) ligand, PF4: platelet factor 4. សម្រួលពី Everts et al ។
ម៉ាក្ស គឺជាមនុស្សដំបូងគេដែលបញ្ជាក់ថា ការព្យាបាលឆ្អឹង និងជាលិកាទន់ត្រូវបានពង្រឹង ហើយចំនួនប្លាកែតអប្បបរមាគឺ 1 × 10 6 /µL។ លទ្ធផលទាំងនេះត្រូវបានបញ្ជាក់នៅក្នុងការសិក្សាអំពីការលាយបញ្ចូលគ្នានៃចង្កេះតាមរយៈសរសៃពួរ intervertebral នៅពេលដែលកម្រិតប្លាកែតធំជាង 1.3 × នៅ 106 ប្លាកែត/µL ការសិក្សានេះបានបង្ហាញពីការលាយបញ្ចូលគ្នាកាន់តែច្រើន។លើសពីនេះទៀត Giusti et al ។បានបង្ហាញ 1.5 × យន្តការជួសជុលជាលិកាក្នុងកម្រិត 109 តម្រូវឱ្យប្លាកែត/មីលីលីត្រ ដើម្បីជំរុញឱ្យមានដំណើរការ angiogenesis តាមរយៈសកម្មភាពកោសិកា endothelial ។នៅក្នុងការសិក្សាចុងក្រោយ ការប្រមូលផ្តុំខ្ពស់បានកាត់បន្ថយសក្តានុពល angiogenesis នៃប្លាកែតនៅក្នុង និងជុំវិញឫស។លើសពីនេះទៀតទិន្នន័យមុនបានបង្ហាញថាកម្រិតថ្នាំ PRP ក៏នឹងប៉ះពាល់ដល់លទ្ធផលនៃការព្យាបាលផងដែរ។ដូច្នេះ ដើម្បីជំរុញឱ្យមានប្រតិកម្ម angiogenesis យ៉ាងសំខាន់ និងជំរុញការរីកសាយកោសិកា និងការផ្លាស់ទីលំនៅកោសិកា C-PRP គួរតែមានយ៉ាងហោចណាស់ 7.5 ក្នុងដបព្យាបាល PRP 5 mL × 10 9 អាចផ្តល់ប្លាកែត។
បន្ថែមពីលើការពឹងផ្អែកកម្រិតថ្នាំ ឥទ្ធិពលនៃ PRP លើសកម្មភាពកោសិកាហាក់ដូចជាពឹងផ្អែកខ្លាំងលើពេលវេលា។សុភី et al.លទ្ធផលទាំងនេះបង្ហាញថា ការប៉ះពាល់រយៈពេលខ្លីទៅនឹង lysates ប្លាកែតរបស់មនុស្សអាចជំរុញការរីកសាយកោសិកាឆ្អឹង និងគីមីសាស្ត្រ។ផ្ទុយទៅវិញ ការប៉ះពាល់រយៈពេលវែងជាមួយ PRP នឹងនាំឱ្យមានកម្រិតទាបនៃ phosphatase អាល់កាឡាំង និងការបង្កើតសារធាតុរ៉ែ។
កោសិកាឈាមក្រហម
កោសិកាឈាមក្រហមទទួលខុសត្រូវក្នុងការដឹកជញ្ជូនអុកស៊ីសែនទៅកាន់ជាលិកា និងផ្ទេរកាបូនឌីអុកស៊ីតពីជាលិកាទៅកាន់សួត។ពួកវាមិនមានស្នូលទេ ហើយត្រូវបានផ្សំឡើងដោយម៉ូលេគុល heme ដែលភ្ជាប់ទៅនឹងប្រូតេអ៊ីន។សមាសធាតុជាតិដែក និង heme នៅក្នុងកោសិកាឈាមក្រហមជំរុញការរួមផ្សំនៃអុកស៊ីសែន និងកាបូនឌីអុកស៊ីត។ជាទូទៅ វដ្តជីវិតរបស់កោសិកាឈាមក្រហមគឺប្រហែល 120 ថ្ងៃ។ពួកវាត្រូវបានយកចេញពីឈាមរត់ដោយ macrophages តាមរយៈដំណើរការដែលហៅថា RBC aging ។កោសិកាឈាមក្រហមនៅក្នុងសំណាក PRP អាចត្រូវបានខូចខាតក្រោមលក្ខខណ្ឌកាត់ (ឧទាហរណ៍ ការវះកាត់បង្ហូរឈាមទាំងមូល ដំណើរការសម្របសម្រួលដោយប្រព័ន្ធភាពស៊ាំ ភាពតានតឹងអុកស៊ីតកម្ម ឬគ្រោងការណ៍កំហាប់ PRP មិនគ្រប់គ្រាន់) ។ដូច្នេះ ភ្នាសកោសិកា RBC រលួយ និងបញ្ចេញអេម៉ូក្លូប៊ីនពុល (Hb) ដែលវាស់វែងដោយអេម៉ូក្លូប៊ីនប្លាស្មាសេរី (PFH) ហេម និងជាតិដែក។]PFH និងផលិតផល degradation របស់វា (heme និងជាតិដែក) រួមគ្នានាំអោយមានផលប៉ះពាល់ cytotoxic លើជាលិកា ដែលនាំអោយមានភាពតានតឹងអុកស៊ីតកម្ម ការបាត់បង់ nitric oxide ធ្វើអោយផ្លូវរលាក និង immunosuppression ។ផលប៉ះពាល់ទាំងនេះនៅទីបំផុតនឹងនាំទៅរកភាពមិនដំណើរការនៃ microcirculation, vasoconstriction ក្នុងតំបន់ និងរបួសសរសៃឈាម ព្រមទាំងការខូចខាតជាលិកាធ្ងន់ធ្ងរ។
អ្វីដែលសំខាន់បំផុតនោះគឺថានៅពេលដែល RBC ដែលមាន C-PRP ត្រូវបានបញ្ជូនទៅជាលិកាវានឹងបង្កឱ្យមានប្រតិកម្មក្នុងតំបន់ហៅថា eryptosis ដែលនឹងបង្កឱ្យមានការបញ្ចេញសារធាតុ cytokine និង macrophage migration inhibitor ដែលមានប្រសិទ្ធភាព។cytokine នេះរារាំងការធ្វើចំណាកស្រុកនៃ monocytes និង macrophages ។វាបញ្ចេញសញ្ញាប្រឆាំងនឹងការរលាកខ្លាំងទៅកាន់ជាលិកាជុំវិញ រារាំងការធ្វើចំណាកស្រុករបស់កោសិកាដើម និងការរីកសាយភាយនៃសរសៃ ហើយនាំទៅរកភាពមិនដំណើរការនៃកោសិកាក្នុងតំបន់យ៉ាងសំខាន់។ដូច្នេះវាមានសារៈសំខាន់ណាស់ក្នុងការកំណត់ការចម្លងរោគ RBC នៅក្នុងការរៀបចំ PRP ។លើសពីនេះទៀតតួនាទីនៃកោសិកាឈាមក្រហមក្នុងការបង្កើតឡើងវិញជាលិកាមិនត្រូវបានកំណត់ទេ។ដំណើរការ centrifugation និងការរៀបចំ C-PRP គ្រប់គ្រាន់នឹងកាត់បន្ថយ ឬសូម្បីតែលុបបំបាត់វត្តមានកោសិកាឈាមក្រហម ដូច្នេះជៀសវាងផលវិបាកមិនល្អនៃ hemolysis និង polycythemia ។
Leukocytes នៅក្នុង C-PRP
វត្តមាននៃកោសិកាឈាមសនៅក្នុងការត្រៀមលក្ខណៈ PRP អាស្រ័យលើឧបករណ៍ព្យាបាលនិងគ្រោងការណ៍នៃការរៀបចំ។នៅក្នុងឧបករណ៍ PRP ដែលមានមូលដ្ឋានលើប្លាស្មា កោសិកាឈាមសត្រូវបានលុបចោលទាំងស្រុង។ទោះជាយ៉ាងណាក៏ដោយកោសិកាឈាមសត្រូវបានប្រមូលផ្តុំយ៉ាងខ្លាំងនៅក្នុងការរៀបចំ PRP នៃស្រទាប់ពណ៌ត្នោត sedimentation erythrocyte ។ដោយសារតែយន្តការការពារ និងប្រព័ន្ធការពាររបស់វា កោសិកាឈាមសមានឥទ្ធិពលយ៉ាងខ្លាំងទៅលើជីវសាស្ត្រខាងក្នុងនៃស្ថានភាពជាលិកាស្រួចស្រាវ និងរ៉ាំរ៉ៃ។លក្ខណៈពិសេសទាំងនេះនឹងត្រូវបានពិភាក្សាបន្ថែមទៀតខាងក្រោម។ដូច្នេះវត្តមាននៃ leukocytes ជាក់លាក់នៅក្នុង C-PRP អាចបណ្តាលឱ្យមានផលប៉ះពាល់កោសិកានិងជាលិកាយ៉ាងសំខាន់។កាន់តែពិសេសជាងនេះទៅទៀត ប្រព័ន្ធស្រទាប់ពណ៌ត្នោត-លឿង sedimentation PRP erythrocyte ប្រើគ្រោងការណ៍រៀបចំផ្សេងគ្នា ដូច្នេះផលិតសមាមាត្រផ្សេងគ្នានៃ neutrophils, lymphocytes និង monocytes នៅក្នុង PRP ។Eosinophils និង basophils មិនអាចត្រូវបានគេវាស់វែងនៅក្នុងការត្រៀមរៀបចំ PRP បានទេ ពីព្រោះភ្នាសកោសិការបស់ពួកគេមានភាពផុយស្រួយពេកក្នុងការទប់ទល់នឹងកម្លាំងដំណើរការ centrifugal ។
នឺត្រូហ្វីល។
Neutrophils គឺជា leukocytes សំខាន់នៅក្នុងវិធីព្យាបាលជាច្រើន។ផ្លូវទាំងនេះរួមផ្សំជាមួយនឹងប្រូតេអ៊ីនប្រឆាំងអតិសុខុមប្រាណដែលមាននៅក្នុងប្លាកែតដើម្បីបង្កើតជារបាំងក្រាស់ប្រឆាំងនឹងភ្នាក់ងារបង្ករោគដែលរាតត្បាត។អត្ថិភាពនៃនឺត្រុងហ្វាលត្រូវបានកំណត់តាមគោលដៅព្យាបាលនៃ C-PRP ។ការកើនឡើងកម្រិតនៃការរលាកជាលិកាអាចត្រូវបានទាមទារនៅក្នុងការថែទាំមុខរបួសរ៉ាំរ៉ៃ PRP biotherapy ឬនៅក្នុងកម្មវិធីដែលមានគោលបំណងដល់ការលូតលាស់ឆ្អឹង ឬការព្យាបាល។សំខាន់មុខងារនឺត្រូហ្វីលបន្ថែមត្រូវបានគេរកឃើញនៅក្នុងគំរូជាច្រើនដោយសង្កត់ធ្ងន់លើតួនាទីរបស់ពួកគេក្នុងការបង្កើត angiogenesis និងការជួសជុលជាលិកា។ទោះយ៉ាងណាក៏ដោយ នឺត្រុងហ្វាល ក៏អាចបណ្តាលឱ្យមានផលប៉ះពាល់ផងដែរ ដូច្នេះពួកវាមិនស័ក្តិសមសម្រាប់កម្មវិធីមួយចំនួនទេ។Zhou និង Wang បានបង្ហាញថាការប្រើប្រាស់ PRP សម្បូរទៅដោយនឺត្រុងហ្វាលអាចនាំឱ្យមានការកើនឡើងនៃសមាមាត្រនៃកូឡាជែនប្រភេទទី 3 ទៅនឹងកូឡាជែនប្រភេទទី 1 ដូច្នេះធ្វើឱ្យសរសៃពួរកាន់តែធ្ងន់ធ្ងរ និងកាត់បន្ថយកម្លាំងសរសៃពួរ។លក្ខណៈដែលបង្កគ្រោះថ្នាក់ផ្សេងទៀតដែលសម្របសម្រួលដោយនឺត្រុងហ្វាល គឺការបញ្ចេញស៊ីតូគីនរលាក និងម៉ាទ្រីស មេតាឡូប្រូតេអ៊ីណាស (MMPs) ដែលអាចជំរុញការរលាក និងកាតាបូលីស នៅពេលអនុវត្តលើជាលិកា។
Leukomonocyte
នៅក្នុង C-PRP ការ lymphocytes mononuclear T និង B គឺប្រមូលផ្តុំច្រើនជាងកោសិកាឈាមសផ្សេងទៀត។ពួកវាមានទំនាក់ទំនងយ៉ាងជិតស្និទ្ធទៅនឹងភាពស៊ាំបន្សាំ cytotoxic ដែលសម្របសម្រួលដោយកោសិកា។Lymphocytes អាចបង្កឱ្យមានប្រតិកម្មកោសិកាដើម្បីប្រឆាំងនឹងការឆ្លងមេរោគ និងសម្របខ្លួនទៅនឹងអ្នកឈ្លានពាន។លើសពីនេះទៀត cytokines ដែលទទួលបានពី T-lymphocyte (interferon- γ [IFN- γ] និង interleukin-4 (IL-4) បង្កើនប៉ូលនៃ macrophages ។ Verassar et al. គំរូកណ្តុរដោយធ្វើនិយតកម្មភាពខុសគ្នានៃ monocytes និង macrophages ។
Monocyte - កោសិកាជួសជុលពហុមុខងារ
យោងតាមឧបករណ៍រៀបចំ PRP ដែលបានប្រើ ម៉ូណូស៊ីតអាចលេចចេញ ឬមិនមាននៅក្នុងដបព្យាបាល PRP ។ជាអកុសល ការសម្តែង និងសមត្ថភាពបង្កើតឡើងវិញរបស់ពួកគេកម្រត្រូវបានពិភាក្សានៅក្នុងអក្សរសិល្ប៍ណាស់។ដូច្នេះការយកចិត្តទុកដាក់តិចតួចត្រូវបានបង់ទៅ monocytes នៅក្នុងវិធីសាស្រ្តរៀបចំឬរូបមន្តចុងក្រោយ។ក្រុម Monocyte មានភាពខុសប្លែកគ្នាដែលមានប្រភពចេញពីកោសិកា progenitor នៅក្នុងខួរឆ្អឹង ហើយត្រូវបានបញ្ជូនទៅជាលិកាគ្រឿងកុំព្យូទ័រតាមរយៈផ្លូវកោសិកាដើម hematopoietic យោងទៅតាមការរំញោចមីក្រូបរិស្ថាន។ក្នុងអំឡុងពេល homeostasis និងការរលាក, monocytes ចរាចរចាកចេញពីចរន្តឈាមហើយត្រូវបានជ្រើសរើសទៅជាលិកាដែលរងរបួសឬខូច។ពួកវាអាចដើរតួជា macrophages (M Φ) Effector cells ឬ progenitor cells ។កោសិកា Monocytes, macrophages និង dendritic តំណាងឱ្យប្រព័ន្ធ phagocytic mononuclear (MPS) ។នៅក្នុងជាលិកាដែលខូច កោសិកា macrophages ដែលកំពុងរស់នៅ កត្តាលូតលាស់ដែលដើរតួក្នុងមូលដ្ឋាន cytokines រលាក កោសិកា apoptotic ឬ necrotic និងផលិតផលមីក្រូជីវសាស្រ្តចាប់ផ្តើម monocytes ដើម្បីបែងចែកទៅជាក្រុមកោសិកា MPS ។ឧបមាថានៅពេលដែល C-PRP ដែលមាន monocytes ទិន្នផលខ្ពស់ត្រូវបានចាក់ចូលទៅក្នុង microenvironment ក្នុងតំបន់នៃជំងឺ monocytes ទំនងជាខុសគ្នាទៅជា M Φ ដើម្បីបង្កឱ្យមានការផ្លាស់ប្តូរកោសិកាធំ ៗ ។
ពី monocyte ទៅ M Φ នៅក្នុងដំណើរការនៃការផ្លាស់ប្តូរ, M Φ Phenotype ជាក់លាក់។ក្នុងរយៈពេលដប់ឆ្នាំចុងក្រោយនេះ គំរូមួយត្រូវបានបង្កើតឡើង ដែលរួមបញ្ចូល M Φ យន្តការស្មុគ្រស្មាញនៃការធ្វើឱ្យសកម្មត្រូវបានពិពណ៌នាថាជាបន្ទាត់រាងប៉ូលនៃរដ្ឋផ្ទុយពីរ: M Φ Phenotype 1 (M Φ 1, ការធ្វើឱ្យសកម្មបុរាណ) និង M Φ Phenotype 2 (M Φ 2, ការធ្វើឱ្យសកម្មជំនួស) ។M Φ 1 ត្រូវបានកំណត់លក្ខណៈដោយការសំងាត់ cytokine រលាក (IFN- γ) និង nitric oxide ដើម្បីបង្កើតយន្តការសម្លាប់មេរោគដ៏មានប្រសិទ្ធភាព។M Φ phenotype ក៏បង្កើតកត្តាលូតលាស់នៃសរសៃឈាម endothelial (VEGF) និងកត្តាលូតលាស់ fibroblast (FGF) ។M Φ phenotype ត្រូវបានផ្សំឡើងដោយកោសិកាប្រឆាំងនឹងការរលាកដែលមាន phagocytosis ខ្ពស់។M Φ 2 ផលិតសមាសធាតុម៉ាទ្រីសក្រៅកោសិកា, angiogenesis និង chemokines និង interleukin 10 (IL-10) ។បន្ថែមពីលើការការពារមេរោគ M Φ វាក៏អាចកាត់បន្ថយការរលាក និងជំរុញការជួសជុលជាលិកាផងដែរ។គួរកត់សម្គាល់ថា M Φ 2 ត្រូវបានបែងចែកទៅជា M ក្នុង vitro Φ 2a 、 M Φ 2b និង M Φ 2 ។ វាអាស្រ័យលើកត្តាជំរុញ។ការបកប្រែនៅក្នុង vivo នៃប្រភេទរងទាំងនេះគឺពិបាក ពីព្រោះជាលិកាអាចមាន M Φ Groups ចម្រុះ។គួរឱ្យចាប់អារម្មណ៍ ដោយផ្អែកលើសញ្ញាបរិស្ថានក្នុងតំបន់ និងកម្រិត IL-4 proinflammatory M Φ 1 អាចត្រូវបានបំប្លែងដើម្បីលើកកម្ពស់ការជួសជុល M Φ 2។ ពីទិន្នន័យទាំងនេះ វាសមហេតុផលក្នុងការសន្មតថាមានកំហាប់ខ្ពស់នៃ monocytes និងការត្រៀមរៀបចំ M Φ C-PRP អាចរួមចំណែកដល់ការជួសជុលជាលិកាបានប្រសើរជាងមុន ដោយសារពួកគេមានការជួសជុលជាលិកាប្រឆាំងនឹងការរលាក និងសមត្ថភាពបញ្ជូនសញ្ញាកោសិកា។
និយមន័យច្រឡំនៃប្រភាគកោសិកាឈាមសក្នុង PRP
វត្តមាននៃកោសិកាឈាមសនៅក្នុងដបព្យាបាល PRP អាស្រ័យលើឧបករណ៍រៀបចំ PRP ហើយអាចមានភាពខុសគ្នាខ្លាំង។មានវិវាទជាច្រើនអំពីអត្ថិភាពនៃ leukocytes និងការរួមចំណែករបស់ពួកគេចំពោះផលិតផលរង PRP ផ្សេងៗគ្នា (ដូចជា PRGF, P-PRP, LP-PRP, LR-PRP, P-PRF និង L-PRF) នៅក្នុងការពិនិត្យឡើងវិញនាពេលថ្មីៗនេះ មានប្រាំមួយចៃដន្យ។ ការសាកល្បងដែលបានគ្រប់គ្រង (កម្រិតទី 1) និងការសិក្សាប្រៀបធៀបអនាគតចំនួន 3 (ភស្តុតាងកម្រិត 2) ពាក់ព័ន្ធនឹងអ្នកជំងឺ 1055 នាក់ ដែលបង្ហាញថា LR-PRP និង LP-PRP មានសុវត្ថិភាពស្រដៀងគ្នា។អ្នកនិពន្ធបានសន្និដ្ឋានថាប្រតិកម្មអវិជ្ជមាននៃ PRP ប្រហែលជាមិនទាក់ទងដោយផ្ទាល់ទៅនឹងការប្រមូលផ្តុំកោសិកាឈាមសនោះទេ។នៅក្នុងការសិក្សាមួយផ្សេងទៀត LR-PRP មិនបានផ្លាស់ប្តូរការរលាក interleukin (IL-1) នៅក្នុងជង្គង់ OA, IL-6, IL-8 និង IL-17) ។លទ្ធផលទាំងនេះគាំទ្រដល់ទស្សនៈដែលថាតួនាទីនៃ leukocytes នៅក្នុងសកម្មភាពជីវសាស្រ្តនៃ PRP នៅក្នុង vivo អាចមកពី crosstalk រវាងប្លាកែត និង leukocytes ។អន្តរកម្មនេះអាចជំរុញការសំយោគជីវសាស្ត្រនៃកត្តាផ្សេងទៀត (ដូចជា lipoxygen) ដែលអាចទូទាត់ ឬលើកកម្ពស់ការតំរែតំរង់នៃការរលាក។បន្ទាប់ពីការចេញផ្សាយដំបូងនៃម៉ូលេគុលរលាក (អាស៊ីត arachidonic, leukotriene និង prostaglandin) lipoxygen A4 ត្រូវបានបញ្ចេញចេញពីប្លាកែតដែលត្រូវបានធ្វើឱ្យសកម្មដើម្បីការពារការធ្វើឱ្យសកម្មនឺត្រូហ្វីល។វាស្ថិតនៅក្នុងបរិយាកាសនេះដែល M Φ Phenotype ពី M Φ 1 ប្តូរទៅ M Φ 2។ លើសពីនេះ មានភស្តុតាងកាន់តែច្រើនឡើងដែលថាកោសិកា mononuclear ចរាចរអាចបែងចែកទៅជាប្រភេទកោសិកាដែលមិនមែនជា phagocytic ជាច្រើនប្រភេទ ដោយសារភាពសម្បូរបែបរបស់វា។
ប្រភេទនៃ PRP នឹងប៉ះពាល់ដល់វប្បធម៌ MSC ។បើប្រៀបធៀបជាមួយនឹងសំណាក PRP ឬ PPP សុទ្ធ LR-PRP អាចជំរុញឱ្យមានការរីកធំធាត់ខ្ពស់នៃខួរឆ្អឹងដែលបានមកពី MSCs (BMMSCs) ជាមួយនឹងការបញ្ចេញលឿនជាងមុន និងសកម្មភាពជីវសាស្ត្រ PGF ប្រសើរជាងមុន។លក្ខណៈទាំងអស់នេះគឺអំណោយផលដល់ការបន្ថែម monocytes ទៅក្នុងដបព្យាបាល PRP និងទទួលស្គាល់សមត្ថភាព immunomodulatory និងសក្តានុពលនៃភាពខុសគ្នារបស់ពួកគេ។
បទប្បញ្ញត្តិភាពស៊ាំពីកំណើត និងសម្របសម្រួលនៃ PRP
មុខងារសរីរវិទ្យាដ៏ល្បីល្បាញបំផុតនៃប្លាកែតគឺគ្រប់គ្រងការហូរឈាម។ពួកវាកកកុញនៅកន្លែងខូចខាតជាលិកានិងសរសៃឈាមដែលខូច។ព្រឹត្តិការណ៍ទាំងនេះត្រូវបានបង្កឡើងដោយការបញ្ចេញមតិនៃអាំងតេក្រាន និង Selectins ដែលជំរុញការស្អិតជាប់ និងការប្រមូលផ្តុំប្លាកែត។endothelium ដែលខូចធ្វើឱ្យដំណើរការនេះកាន់តែធ្ងន់ធ្ងរឡើង ហើយកូឡាជែនដែលលាតត្រដាង និងប្រូតេអ៊ីនម៉ាទ្រីស subendothelial ផ្សេងទៀតជំរុញឱ្យមានសកម្មភាពយ៉ាងជ្រៅនៃប្លាកែត។នៅក្នុងករណីទាំងនេះ តួនាទីសំខាន់នៃអន្តរកម្មរវាងកត្តា von Willebrand (vWF) និង glycoprotein (GP) ជាពិសេស GP-Ib ត្រូវបានបង្ហាញ។បន្ទាប់ពីការធ្វើឱ្យប្លាកែតសកម្ម ប្លាកែត α-、 ក្រាស់ lysosome និង T-granules គ្រប់គ្រង exocytosis និងបញ្ចេញមាតិការបស់វាទៅក្នុងបរិយាកាសក្រៅកោសិកា។
ម៉ូលេគុលនៃការស្អិតផ្លាកែត
ដើម្បីយល់កាន់តែច្បាស់អំពីតួនាទីរបស់ PRP នៅក្នុងជាលិការលាក និងប្លាកែតក្នុងការឆ្លើយតបនៃប្រព័ន្ធភាពស៊ាំ យើងគួរតែយល់ពីរបៀបដែលផ្លាកែតផ្ទៃផ្លាកែត (integrins) និងម៉ូលេគុល adhesion ប្រសព្វ (JAM) និងអន្តរកម្មកោសិកាអាចចាប់ផ្តើមដំណើរការសំខាន់នៅក្នុងភាពស៊ាំពីកំណើត និងប្រែប្រួល។
Integrins គឺជាម៉ូលេគុលនៃការស្អិតជាប់លើផ្ទៃកោសិកាដែលត្រូវបានរកឃើញនៅក្នុងប្រភេទកោសិកាផ្សេងៗ និងបង្ហាញក្នុងបរិមាណដ៏ច្រើននៅលើប្លាកែត។អាំងតេក្រាលរួមមាន a5b1, a6b1, a2b1 LFA-2, (GPIa/IIa) និង aIIbb3 (GPIIb/IIIa) ។ជាធម្មតាពួកវាមាននៅក្នុងស្ថានភាពឋិតិវន្ត និងទំនាក់ទំនងទាប។បន្ទាប់ពីការធ្វើឱ្យសកម្ម ពួកវាប្តូរទៅស្ថានភាពនៃភាពស្អិតរមួតខ្ពស់។Integrins មានមុខងារផ្សេងគ្នានៅលើប្លាកែត និងចូលរួមក្នុងអន្តរកម្មនៃប្លាកែតជាមួយនឹងប្រភេទជាច្រើននៃកោសិកាឈាមស កោសិកា endothelial និងម៉ាទ្រីស extracellular ។លើសពីនេះទៀត GP-Ib-V-IX ស្មុគស្មាញត្រូវបានបង្ហាញនៅលើភ្នាសប្លាកែតនិងជាអ្នកទទួលសំខាន់សម្រាប់ការភ្ជាប់ជាមួយវ៉ុន vWF ។អន្តរកម្មនេះសម្របសម្រួលទំនាក់ទំនងដំបូងរវាងប្លាកែត និងរចនាសម្ព័ន្ធ subendothelial ដែលលាតត្រដាង។Platelet integrin និង GP complex គឺទាក់ទងទៅនឹងដំណើរការរលាកផ្សេងៗ និងដើរតួនាទីយ៉ាងសំខាន់ក្នុងការបង្កើតប្លាកែត-ឡេកូស៊ីតស្មុគស្មាញ។ជាពិសេស integrin aIIbb3 គឺចាំបាច់ដើម្បីបង្កើតស្មុគ្រស្មាញដែលមានស្ថេរភាពដោយរួមបញ្ចូលគ្នានូវសារធាតុ fibrinogen ជាមួយ macrophage 1 antigen (Mac-1) receptor នៅលើនឺត្រុងហ្វាល។
ប្លាកែត នឺត្រុងហ្វាល និងកោសិកា endothelial សរសៃឈាមបង្ហាញពីម៉ូលេគុលនៃការស្អិតកោសិកាជាក់លាក់ ដែលហៅថា សេលីន។នៅក្រោមលក្ខខណ្ឌរលាក ប្លាកែតបង្ហាញពី P-selectin និង neutrophil L-selectin ។បន្ទាប់ពីការធ្វើឱ្យប្លាកែតសកម្ម P-selectin អាចភ្ជាប់ទៅនឹង ligand PSGL-1 ដែលមាននៅលើ neutrophils និង monocytes ។លើសពីនេះ ការចង PSGL-1 ផ្តួចផ្តើមប្រតិកម្មនៃសញ្ញា intracellular cascade ដែលធ្វើសកម្មភាពនឺត្រុងហ្វាលតាមរយៈ neutrophil integrin Mac-1 និងអង់ទីហ្សែនដែលទាក់ទងនឹងមុខងារ lymphocyte (LFA-1) ។Mac-1 ដែលបានធ្វើឱ្យសកម្មភ្ជាប់ទៅនឹង GPIb ឬ GPIIb/IIIa នៅលើប្លាកែតតាមរយៈសារធាតុ fibrinogen ដូច្នេះធ្វើឱ្យអន្តរកម្មរវាងនឺត្រុងហ្វាល និងប្លាកែតមានស្ថេរភាព។លើសពីនេះទៀត LFA-1 ដែលបានធ្វើឱ្យសកម្មអាចរួមបញ្ចូលគ្នាជាមួយម៉ូលេគុល adhesion ប្លាកែត intercellular 2 ដើម្បីធ្វើឱ្យមានស្ថេរភាពបន្ថែមទៀតនូវ neutrophil-platelet complex ដើម្បីលើកកម្ពស់ការស្អិតជាប់បានយូរជាមួយកោសិកា។
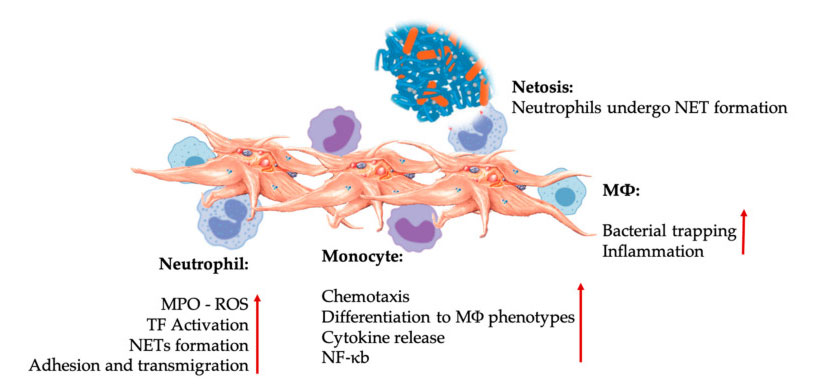
ប្លាកែត និង leukocytes ដើរតួនាទីយ៉ាងសំខាន់ក្នុងការឆ្លើយតបនៃប្រព័ន្ធភាពស៊ាំពីកំណើត និងសម្របខ្លួន
រាងកាយអាចស្គាល់សាកសពបរទេស និងជាលិកាដែលរងរបួសនៅក្នុងជំងឺស្រួចស្រាវ ឬរ៉ាំរ៉ៃ ដើម្បីផ្តួចផ្តើមឲ្យមានប្រតិកម្មព្យាបាលរបួស និងផ្លូវរលាក។ប្រព័ន្ធភាពស៊ាំពីកំណើត និងសម្របខ្លួនការពារម៉ាស៊ីនពីការឆ្លង ហើយកោសិកាឈាមសដើរតួនាទីយ៉ាងសំខាន់ក្នុងការត្រួតស៊ីគ្នារវាងប្រព័ន្ធទាំងពីរ។ជាពិសេស monocytes, macrophages, neutrophils និងកោសិកាឃាតករធម្មជាតិដើរតួនាទីយ៉ាងសំខាន់នៅក្នុងប្រព័ន្ធខាងក្នុងខណៈពេលដែល lymphocytes និងក្រុមរងរបស់វាដើរតួនាទីស្រដៀងគ្នានៅក្នុងប្រព័ន្ធភាពស៊ាំសម្របខ្លួន។
អន្តរកម្មប្លាកែត និង leukocyte ក្នុងអន្តរកម្មកោសិកាភាពស៊ាំខាងក្នុង។ប្លាកែតមានអន្តរកម្មជាមួយនឺត្រុងហ្វីល និងម៉ូណូស៊ីត ហើយចុងក្រោយជាមួយ M Φ អន្តរកម្ម កែតម្រូវ និងបង្កើនមុខងារអេហ្វហ្វិចទ័ររបស់វា។អន្តរកម្មប្លាកែត- leucocyte ទាំងនេះនាំឱ្យមានការរលាកតាមរយៈយន្តការផ្សេងៗគ្នា រួមទាំង NETosis ។អក្សរកាត់: MPO: myeloperoxidase, ROS: ប្រភេទអុកស៊ីសែនដែលមានប្រតិកម្ម, TF: កត្តាជាលិកា, NET: neutrophil extracellular trap, NF- κ B: Nuclear factor kappa B, M Φ: Macrophages ។
ប្រព័ន្ធភាពស៊ាំខាងក្នុង
តួនាទីនៃប្រព័ន្ធភាពស៊ាំពីកំណើតគឺដើម្បីកំណត់អត្តសញ្ញាណមិនជាក់លាក់នៃអតិសុខុមប្រាណដែលរាតត្បាត ឬបំណែកជាលិកា និងជំរុញការបោសសំអាតរបស់វា។នៅពេលដែលរចនាសម្ព័ន្ធម៉ូលេគុលជាក់លាក់ដែលហៅថា Surface expression Pattern Recognition receptors (PRRs) រួមផ្សំជាមួយនឹងគំរូម៉ូលេគុលដែលទាក់ទងនឹងភ្នាក់ងារបង្ករោគ និងគំរូម៉ូលេគុលដែលទាក់ទងនឹងការខូចខាត នោះប្រព័ន្ធការពាររាងកាយពីខាងក្នុងនឹងត្រូវបានធ្វើឱ្យសកម្ម។មាន PRRs ជាច្រើនប្រភេទ រួមទាំង Toll-like receptor (TLR) និង RIG-1 like receptor (RLR)។អ្នកទទួលទាំងនេះអាចធ្វើសកម្មភាពកត្តាចម្លងសំខាន់ kappa B (NF- κ B) វាក៏គ្រប់គ្រងទិដ្ឋភាពជាច្រើននៃការឆ្លើយតបភាពស៊ាំពីកំណើត និងសម្របខ្លួនផងដែរ។គួរឱ្យចាប់អារម្មណ៍ ប្លាកែតក៏បង្ហាញនូវភាពខុសគ្នានៃម៉ូលេគុលទទួល immunoregulatory នៅលើផ្ទៃ និង cytoplasm របស់ពួកគេ ដូចជា P-selectin, transmembrane protein CD40 ligand (CD40L), cytokines (ដូចជា IL-1 β, TGF- β) និង TLR ជាក់លាក់ប្លាកែត។ ដូច្នេះ ប្លាកែតអាចធ្វើអន្តរកម្មជាមួយកោសិកាភាពស៊ាំផ្សេងៗ។
អន្តរកម្មកោសិកាប្លាកែត-សក្នុងភាពស៊ាំពីកំណើត
នៅពេលដែលប្លាកែតចូលក្នុង ឬលុកលុយលំហូរឈាម ឬជាលិកា ប្លាកែតគឺជាកោសិកាមួយក្នុងចំណោមកោសិកាដែលរកឃើញរបួស endothelial និងមីក្រូបង្កជំងឺជាមុន។ការប្រមូលផ្តុំប្លាកែត និងជំរុញការបញ្ចេញសារធាតុ agonists ប្លាកែត ADP, thrombin និង vWF ដែលបណ្តាលឱ្យមានការធ្វើឱ្យប្លាកែតសកម្ម និងការបង្ហាញពីអ្នកទទួលប្លាកែត Chemokine C, CC, CXC និង CX3C ដូច្នេះបណ្តាលឱ្យផ្លាកែតនៅកន្លែងដែលមានមេរោគ ឬរបួស។
ប្រព័ន្ធភាពស៊ាំពីកំណើតត្រូវបានកំណត់ទុកជាមុនតាមហ្សែនដើម្បីស្វែងរកអ្នកឈ្លានពានដូចជា មេរោគ បាក់តេរី ប៉ារ៉ាស៊ីត និងជាតិពុល ឬជាលិកា និងរបួស។វាជាប្រព័ន្ធមិនជាក់លាក់ទេ ព្រោះមេរោគណាមួយនឹងត្រូវបានកំណត់ថាជាបរទេស ឬមិនមែនដោយខ្លួនឯង ហើយមានទីតាំងយ៉ាងលឿន។ប្រព័ន្ធភាពស៊ាំពីកំណើតពឹងផ្អែកលើបណ្តុំនៃប្រូតេអ៊ីន និង phagocytes ដែលទទួលស្គាល់លក្ខណៈដែលបានរក្សាទុកយ៉ាងល្អនៃភ្នាក់ងារបង្កជំងឺ និងធ្វើឱ្យការឆ្លើយតបនៃប្រព័ន្ធភាពស៊ាំយ៉ាងរហ័សដើម្បីជួយកម្ចាត់អ្នកឈ្លានពាន ទោះបីជាម្ចាស់ផ្ទះមិនធ្លាប់ប៉ះពាល់នឹងភ្នាក់ងារបង្កជំងឺជាក់លាក់ពីមុនមកក៏ដោយ។
Neutrophils, monocytes និងកោសិកា dendritic គឺជាកោសិកាភាពស៊ាំពីកំណើតទូទៅបំផុតនៅក្នុងឈាម។ការជ្រើសរើសរបស់ពួកគេគឺចាំបាច់សម្រាប់ការឆ្លើយតបនៃប្រព័ន្ធភាពស៊ាំដំបូងគ្រប់គ្រាន់។នៅពេលដែល PRP ត្រូវបានគេប្រើប្រាស់ក្នុងឱសថបង្កើតឡើងវិញ អន្តរកម្មកោសិកាប្លាកែត-ស គ្រប់គ្រងការរលាក ការព្យាបាលមុខរបួស និងការជួសជុលជាលិកា។TLR-4 នៅលើប្លាកែតជំរុញអន្តរកម្មប្លាកែត-នឺត្រុងហ្វីល ដែលគ្រប់គ្រងអ្វីដែលគេហៅថា leukocyte oxidative burst ដោយធ្វើនិយ័តកម្មការបញ្ចេញប្រភេទអុកស៊ីសែនដែលមានប្រតិកម្ម (ROS) និង myeloperoxidase (MPO) ពីនឺត្រូហ្វីល។លើសពីនេះ អន្តរកម្មរវាងប្លាកែត-នឺត្រូហ្វីល និងនឺត្រូហ្វីល degranulation នាំទៅរកការបង្កើតអន្ទាក់នឺត្រេហ្វីល-ក្រៅកោសិកា (NETs)។NETs ត្រូវបានផ្សំឡើងដោយស្នូលនឺត្រុហ្វីល និងសារធាតុនឺត្រូហ្វីលក្នុងកោសិកាផ្សេងទៀត ដែលអាចចាប់យកបាក់តេរី និងសម្លាប់ពួកវាតាមរយៈ NETosis ។ការបង្កើត NETs គឺជាយន្តការសំខាន់នៃការសម្លាប់នឺត្រុងហ្វាល។
បន្ទាប់ពីការធ្វើឱ្យប្លាកែតសកម្ម កោសិកា monocytes អាចធ្វើចំណាកស្រុកទៅកាន់ជាលិកាដែលមានជំងឺ និង degenerative ដែលពួកគេអនុវត្តសកម្មភាពស្អិត និងសម្ងាត់នៃម៉ូលេគុលរលាកដែលអាចផ្លាស់ប្តូរ chemotaxis និងលក្ខណៈសម្បត្តិ proteolytic ។លើសពីនេះទៀត ប្លាកែតអាចជំរុញឱ្យមានសកម្មភាព monocyte NF-κ B ដើម្បីគ្រប់គ្រងមុខងារ effector នៃ monocytes ដែលជាអ្នកសម្រុះសម្រួលសំខាន់នៃការឆ្លើយតបនឹងការរលាក និងការធ្វើឱ្យសកម្ម និងភាពខុសគ្នានៃកោសិកាភាពស៊ាំ។ប្លាកែតបន្ថែមជំរុញការផ្ទុះអុកស៊ីតកម្ម endogenous នៃ monocytes ដើម្បីលើកកម្ពស់ការបំផ្លិចបំផ្លាញនៃភ្នាក់ងារបង្កជំងឺ phagocytic ។ការចេញផ្សាយ MPO ត្រូវបានសម្របសម្រួលដោយអន្តរកម្មដោយផ្ទាល់រវាងប្លាកែត-ម៉ូណូស៊ីត CD40L-MAC-1 ។គួរឱ្យចាប់អារម្មណ៍នៅពេលដែល P-selectin ធ្វើឱ្យប្លាកែតសកម្មនៅក្រោមលក្ខខណ្ឌនៃជាលិការលាកស្រួចស្រាវនិងរ៉ាំរ៉ៃ គីមីវិទ្យាដែលទទួលបានពីប្លាកែត PF4, RANTES, IL-1 β និង CXCL-12 អាចការពារ apoptosis ដោយឯកឯងនៃ monocytes ប៉ុន្តែលើកកម្ពស់ភាពខុសគ្នារបស់ពួកគេទៅជា macrophages ។
ប្រព័ន្ធភាពស៊ាំសម្របខ្លួន
បន្ទាប់ពីប្រព័ន្ធការពារពីកំណើតមិនជាក់លាក់ទទួលស្គាល់ការខូចខាតអតិសុខុមប្រាណ ឬជាលិកានោះ ប្រព័ន្ធភាពស៊ាំសម្របខ្លួនជាក់លាក់នឹងគ្រប់គ្រង។ប្រព័ន្ធសម្របខ្លួនរួមមានអង់ទីហ្សែន B lymphocytes (កោសិកា B) និង T lymphocytes ធម្មតា (Treg) ដែលសម្របសម្រួលការបោសសំអាតមេរោគ។កោសិកា T អាចត្រូវបានបែងចែកជាកោសិកាជំនួយ T (កោសិកា Th) និងកោសិកា T cytotoxic (កោសិកា Tc ដែលគេស្គាល់ផងដែរថាជាកោសិកា T killer) ។កោសិកា Th ត្រូវបានបែងចែកបន្ថែមទៀតទៅជាកោសិកា Th1, Th2 និង Th17 ដែលមានមុខងារសំខាន់ៗក្នុងការរលាក។កោសិកា Th អាចបញ្ចេញ cytokines រលាក (ឧ. IFN- γ, TNF- β) និង interleukins ជាច្រើន (ឧ, IL-17) ។ ការឆ្លើយតបនៃប្រព័ន្ធភាពស៊ាំ។ កោសិកា Tc គឺជាកោសិកា effector ដែលអាចលុបបំបាត់អតិសុខុមប្រាណខាងក្នុង និងកោសិកាក្រៅកោសិកា និងកោសិកា។
គួរឱ្យចាប់អារម្មណ៍ កោសិកា Th2 ផលិត IL-4 និងប៉ះពាល់ដល់ M Φ Polarization M Φ ការបង្កើតឡើងវិញដោយការណែនាំ M Φ 2 Phenotype ខណៈពេលដែល IFN- γ M Φ ផ្លាស់ប្តូរទៅជាការរលាក M Φ 1 Phenotype ដែលអាស្រ័យលើកម្រិតថ្នាំ និងពេលវេលានៃ cytokines ។បន្ទាប់ពី IL-4 ត្រូវបានធ្វើឱ្យសកម្ម M Φ 2 ជំរុញកោសិកា Treg ឱ្យខុសគ្នាទៅជាកោសិកា Th2 ហើយបន្ទាប់មកបង្កើត IL-4 បន្ថែម (រង្វិលជុំមតិត្រឡប់វិជ្ជមាន) ។កោសិកា Th បំលែង M Φ phenotype ត្រូវបានដឹកនាំទៅ phenotype បង្កើតឡើងវិញក្នុងការឆ្លើយតបទៅនឹងភ្នាក់ងារជីវសាស្រ្តនៃប្រភពដើមជាលិកា។យន្តការនេះគឺផ្អែកលើភស្តុតាងដែលថាកោសិកា Th ដើរតួនាទីយ៉ាងសំខាន់ក្នុងការគ្រប់គ្រងការរលាក និងការជួសជុលជាលិកា។
អន្តរកម្មកោសិកាប្លាកែត-សក្នុងភាពស៊ាំប្រែប្រួល
ប្រព័ន្ធភាពស៊ាំសម្របខ្លួនប្រើឧបករណ៍ទទួលជាក់លាក់អង់ទីហ្សែន និងចងចាំភ្នាក់ងារបង្កជំងឺដែលបានជួបប្រទះពីមុន ហើយបំផ្លាញពួកវានៅពេលវាជួបម្ចាស់ផ្ទះជាបន្តបន្ទាប់។ទោះជាយ៉ាងណាក៏ដោយ ការឆ្លើយតបនៃប្រព័ន្ធភាពស៊ាំដែលសម្របខ្លួនទាំងនេះបានវិវត្តន៍យឺតៗ។Konias et al ។វាបង្ហាញថាសមាសធាតុផ្លាកែតរួមចំណែកដល់ការយល់ឃើញហានិភ័យ និងការជួសជុលជាលិកា ហើយថាអន្តរកម្មរវាងប្លាកែត និង leukocytes ជំរុញឱ្យមានការធ្វើឱ្យសកម្មនៃការឆ្លើយតបនឹងការបន្សាំនៃប្រព័ន្ធភាពស៊ាំ។
ក្នុងអំឡុងពេលនៃការឆ្លើយតបនៃប្រព័ន្ធភាពស៊ាំសម្របខ្លួន ប្លាកែតជំរុញឱ្យមានការឆ្លើយតប monocyte និង macrophage តាមរយៈភាពចាស់ទុំនៃកោសិកា DC និង NK ដែលនាំឱ្យមានការឆ្លើយតបជាក់លាក់នៃកោសិកា T និង B ។ដូច្នេះ សមាសធាតុក្រានីលប្លាកែតប៉ះពាល់ដោយផ្ទាល់ទៅលើភាពស៊ាំនៃការបន្សាំដោយការបញ្ចេញ CD40L ដែលជាម៉ូលេគុលដែលចាំបាច់សម្រាប់ធ្វើនិយតកម្មការឆ្លើយតបនៃភាពស៊ាំបន្សាំ។ប្លាកែតតាមរយៈ CD40L មិនត្រឹមតែដើរតួនាទីក្នុងការបង្ហាញអង់ទីហ្សែនប៉ុណ្ណោះទេ ប៉ុន្តែថែមទាំងប៉ះពាល់ដល់ប្រតិកម្មកោសិកា T ផងដែរ។Liu et al ។វាត្រូវបានគេរកឃើញថាប្លាកែតធ្វើនិយ័តកម្មការឆ្លើយតបរបស់កោសិកា CD4 T តាមរបៀបស្មុគស្មាញ។បទប្បញ្ញត្តិឌីផេរ៉ង់ស្យែលនៃបណ្តុំកោសិកា CD4 T នេះមានន័យថាប្លាកែតជំរុញកោសិកា CD4 T ដើម្បីឆ្លើយតបទៅនឹងការរំញោចនៃការរលាក ដូច្នេះផលិតនូវការឆ្លើយតបប្រឆាំងនឹងការរលាក និងប្រឆាំងនឹងការរលាកខ្លាំង។
ប្លាកែតក៏គ្រប់គ្រងការឆ្លើយតបសម្របសម្រួលដែលសម្របសម្រួលដោយកោសិកា B ទៅនឹងមេរោគបង្កជំងឺ។វាត្រូវបានគេស្គាល់យ៉ាងច្បាស់ថា CD40L នៅលើកោសិកា CD4 T ដែលបានធ្វើឱ្យសកម្មនឹងបង្កឱ្យមាន CD40 នៃកោសិកា B ដោយផ្តល់នូវសញ្ញាទីពីរដែលត្រូវការសម្រាប់ការធ្វើឱ្យសកម្ម B lymphocyte ដែលពឹងផ្អែកលើកោសិកា T ការបំប្លែងប្រភេទ allotype ជាបន្តបន្ទាប់ និងភាពខុសគ្នា និងការរីកសាយកោសិកា B ។ជាទូទៅ លទ្ធផលបង្ហាញយ៉ាងច្បាស់នូវមុខងារផ្សេងៗនៃប្លាកែតក្នុងភាពស៊ាំប្រែប្រួល ដែលបង្ហាញថាផ្លាកែតភ្ជាប់អន្តរកម្មរវាងកោសិកា T និងកោសិកា B តាមរយៈ CD40-CD40L ដូច្នេះការបង្កើនការឆ្លើយតបនៃកោសិកា B ដែលពឹងផ្អែកលើ T-cell ។លើសពីនេះ ផ្លាកែតសម្បូរទៅដោយអ្នកទទួលផ្ទៃកោសិកា ដែលអាចជំរុញការធ្វើឱ្យប្លាកែតសកម្ម និងបញ្ចេញនូវម៉ូលេគុលសកម្មនៃការរលាក និងជីវសាស្រ្តមួយចំនួនធំ ដែលផ្ទុកនៅក្នុងភាគល្អិតផ្លាកែតផ្សេងៗគ្នា ដូច្នេះប៉ះពាល់ដល់ការឆ្លើយតបនៃប្រព័ន្ធភាពស៊ាំពីកំណើត និងប្រែប្រួល។
ការពង្រីកតួនាទីរបស់ serotonin ដែលទទួលបានពីប្លាកែតនៅក្នុង PRP
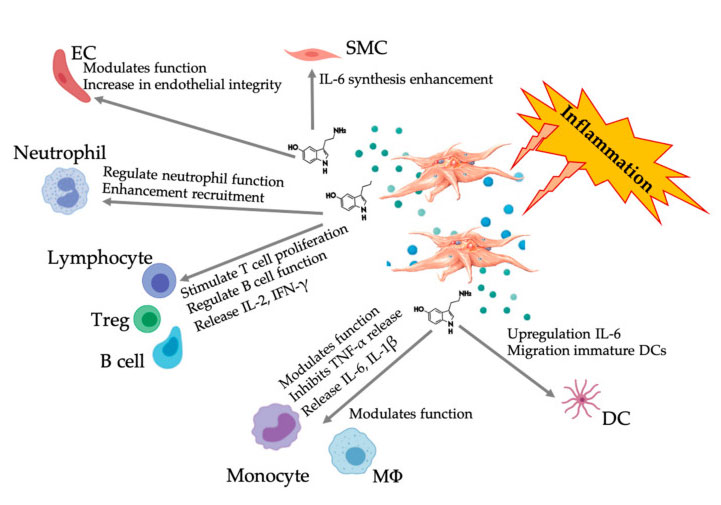
Serotonin (5-hydroxytryptamine, 5-HT) មានតួនាទីសំខាន់ច្បាស់លាស់នៅក្នុងប្រព័ន្ធសរសៃប្រសាទកណ្តាល (CNS) រួមទាំងការអត់ធ្មត់ការឈឺចាប់។វាត្រូវបានគេប៉ាន់ប្រមាណថាភាគច្រើននៃ 5-HT របស់មនុស្សត្រូវបានផលិតនៅក្នុងក្រពះពោះវៀនហើយបន្ទាប់មកតាមរយៈចរន្តឈាមដែលវាត្រូវបានស្រូបយកដោយប្លាកែតតាមរយៈអ្នកដឹកជញ្ជូន serotonin reuptake និងរក្សាទុកនៅក្នុងភាគល្អិតក្រាស់នៅកំហាប់ខ្ពស់ (65 mmol / L) ។5-HT គឺជាសារធាតុបញ្ជូនសរសៃប្រសាទ និងអរម៉ូនដ៏ល្បីដែលជួយគ្រប់គ្រងដំណើរការសរសៃប្រសាទផ្សេងៗនៅក្នុង CNS (central 5-HT)។ទោះជាយ៉ាងណាក៏ដោយ ភាគច្រើននៃ 5-HT មាននៅខាងក្រៅ CNS (គ្រឿងកុំព្យូទ័រ 5-HT) ហើយវាត្រូវបានចូលរួមនៅក្នុងការគ្រប់គ្រងមុខងារជីវសាស្រ្តជាប្រព័ន្ធ និងកោសិកានៃប្រព័ន្ធសរីរាង្គជាច្រើន រួមទាំងប្រព័ន្ធមុខងារបេះដូង សរសៃឈាម សួត ក្រពះ ពោះវៀន urogenital និងប្លាកែត។5-HT មានការរំលាយអាហារដែលពឹងផ្អែកលើការផ្តោតអារម្មណ៍លើប្រភេទកោសិកាជាច្រើន រួមមាន adipocytes កោសិកា epithelial និងកោសិកាឈាមស។គ្រឿងបរិក្ខារ 5-HT ក៏ជាឧបករណ៍បំប្លែងភាពស៊ាំដ៏មានអានុភាព ដែលអាចជំរុញ ឬរារាំងការរលាក និងប៉ះពាល់ដល់កោសិកាភាពស៊ាំផ្សេងៗ តាមរយៈ 5-HT receptor (5HTR) ជាក់លាក់របស់វា។
យន្តការ Paracrine និង autocrine នៃ HT
សកម្មភាពរបស់ 5-HT ត្រូវបានសម្របសម្រួលដោយអន្តរកម្មរបស់វាជាមួយ 5HTRs ដែលជាក្រុមគ្រួសារដែលមានសមាជិកប្រាំពីរ (5-HT 1 - 7) និងយ៉ាងហោចណាស់ 14 ប្រភេទរងផ្សេងៗគ្នា រួមទាំងសមាជិកដែលបានរកឃើញថ្មីៗនេះ 5-HT 7 គ្រឿងកុំព្យូទ័រ និង មុខងារក្នុងការគ្រប់គ្រងការឈឺចាប់។នៅក្នុងដំណើរការនៃការ degranulation ប្លាកែត ផ្លាកែតដែលបានធ្វើឱ្យសកម្មបញ្ចេញនូវចំនួនដ៏ច្រើននៃប្លាកែតដែលបានមកពី 5-HT ដែលអាចជំរុញការកន្ត្រាក់នៃសរសៃឈាម និងជំរុញការធ្វើឱ្យប្លាកែតនៅជាប់គ្នា និង lymphocytes តាមរយៈការបញ្ចេញ 5-HTR លើកោសិកា endothelial កោសិកាសាច់ដុំរលោង និង កោសិកាភាពស៊ាំ។Pacala et al ។ឥទ្ធិពល mitotic នៃ 5-HT លើកោសិកា endothelial សរសៃឈាមត្រូវបានសិក្សា ហើយសក្តានុពលនៃការលើកកម្ពស់ការលូតលាស់នៃសរសៃឈាមដែលខូចដោយការជំរុញ angiogenesis ត្រូវបានកំណត់។របៀបដែលដំណើរការទាំងនេះត្រូវបានគ្រប់គ្រងគឺមិនច្បាស់លាស់ទាំងស្រុងនោះទេ ប៉ុន្តែវាអាចពាក់ព័ន្ធនឹងឌីផេរ៉ង់ស្យែលផ្លូវសញ្ញាពីរផ្លូវនៅក្នុង microcircuit ជាលិកា ដើម្បីគ្រប់គ្រងមុខងារនៃកោសិកា endothelial សរសៃឈាម និងកោសិកាសាច់ដុំរលោង សរសៃ fibroblasts និងកោសិកាភាពស៊ាំតាមរយៈអ្នកទទួល 5-HT ជាក់លាក់នៅលើកោសិកាទាំងនេះ។ .មុខងារ autocrine នៃប្លាកែត 5-HT បន្ទាប់ពីការធ្វើឱ្យប្លាកែតសកម្មត្រូវបានពិពណ៌នា [REF] ។ការបញ្ចេញសារធាតុ 5-HT បង្កើនការធ្វើឱ្យប្លាកែតសកម្ម និងការជ្រើសរើសប្លាកែតដែលចរាចរ ដែលនាំឱ្យមានការធ្វើឱ្យសកម្មនៃប្រតិកម្មនៃសញ្ញា និងឥទ្ធិពលនៃចរន្តទឹកដែលគាំទ្រដល់ប្រតិកម្មប្លាកែត។
ប្រសិទ្ធភាព Immunomodulatory 5-HT
ភស្តុតាងកាន់តែច្រើនបង្ហាញថា serotonin អាចដើរតួនាទីក្នុង 5HTR ផ្សេងគ្នាជាឧបករណ៍កែប្រែភាពស៊ាំ។យោងតាម 5HTR បានបង្ហាញនៅក្នុង leukocytes ផ្សេងៗដែលពាក់ព័ន្ធនឹងប្រតិកម្មរលាក 5-HT ដែលទទួលបានពីផ្លាកែតដើរតួជានិយតករនៃប្រព័ន្ធភាពស៊ាំទាំងនៅក្នុងប្រព័ន្ធការពារពីកំណើត និងអាដាប់ធ័រ។5-HT អាចជំរុញការរីកសាយ Treg និងគ្រប់គ្រងមុខងារនៃកោសិកា B កោសិកាឃាតករធម្មជាតិ និងនឺត្រុងហ្វាល ដោយជ្រើសរើស DC និង monocytes ទៅកាន់កន្លែងរលាក។ការសិក្សាថ្មីៗបានបង្ហាញថា 5-HT ដែលទទួលបានពីប្លាកែតអាចគ្រប់គ្រងមុខងារនៃកោសិកាភាពស៊ាំក្រោមលក្ខខណ្ឌជាក់លាក់។ដូច្នេះដោយប្រើ C-PRP កំហាប់ប្លាកែតធំជាង 1 × 10 6/µL អាចជួយយ៉ាងសំខាន់ក្នុងការដឹកជញ្ជូនកំហាប់នៃ 5-HT ដែលបានមកពីប្លាកែតធំទៅកាន់ជាលិកា។នៅក្នុងមីក្រូបរិស្ថានដែលត្រូវបានកំណត់ដោយសមាសធាតុរលាក PRP អាចធ្វើអន្តរកម្មជាមួយកោសិកាភាពស៊ាំជាច្រើនដែលដើរតួយ៉ាងសំខាន់ក្នុងរោគសាស្ត្រទាំងនេះដែលអាចប៉ះពាល់ដល់លទ្ធផលព្យាបាល។
រូបភាពបង្ហាញពីការឆ្លើយតប 5-HT ច្រើនមុខបន្ទាប់ពីការធ្វើឱ្យប្លាកែត PRP រលាក។បន្ទាប់ពីការធ្វើឱ្យសកម្មនៃប្លាកែត ប្លាកែតបញ្ចេញគ្រាប់របស់វា រួមទាំង 5-HT នៅក្នុងគ្រាប់ក្រាស់ ដែលមានឥទ្ធិពលឌីផេរ៉ង់ស្យែលយ៉ាងទូលំទូលាយលើកោសិកាភាពស៊ាំផ្សេងៗ កោសិកា endothelial និងកោសិកាសាច់ដុំរលោង។អក្សរកាត់៖ SMC: កោសិកាសាច់ដុំរលោង, EC: កោសិកា endothelial, Treg: T lymphocytes ធម្មតា, M Φ: Macrophages, DC: dendritic cells, IL: interleukin, IFN- γ: Interferon γ. កែប្រែ និងប្រែប្រួលពី Everts et al ។និង Hull et al ។
ប្រសិទ្ធភាពថ្នាំស្ពឹកនៃ PRP
ប្លាកែតដែលបានធ្វើឱ្យសកម្មនឹងបញ្ចេញសារធាតុប្រឆាំងការរលាក និងប្រឆាំងនឹងការរលាកជាច្រើន ដែលមិនត្រឹមតែអាចបណ្តាលឱ្យមានការឈឺចាប់ប៉ុណ្ណោះទេ ប៉ុន្តែថែមទាំងកាត់បន្ថយការរលាក និងការឈឺចាប់ផងដែរ។នៅពេលដែលបានអនុវត្ត សក្ដានុពលប្លាកែតធម្មតានៃ PRP ផ្លាស់ប្តូរមីក្រូបរិស្ថាន មុនពេលជួសជុល និងបង្កើតជាលិកាឡើងវិញ តាមរយៈវិធីស្មុគស្មាញជាច្រើនដែលទាក់ទងនឹង anabolism និង catabolism ការរីកសាយកោសិកា ភាពខុសគ្នា និងការគ្រប់គ្រងកោសិកាដើម។លក្ខណៈទាំងនេះនៃ PRP នាំឱ្យមានការអនុវត្ត PRP នៅក្នុងលក្ខខណ្ឌព្យាបាលរោគផ្សេងៗដែលជាធម្មតាត្រូវបានផ្សារភ្ជាប់ជាមួយនឹងការឈឺចាប់រ៉ាំរ៉ៃ (ដូចជារបួសកីឡា ជំងឺ orthopedic ជំងឺឆ្អឹងខ្នង និងមុខរបួសរ៉ាំរ៉ៃស្មុគស្មាញ) ទោះបីជាយន្តការពិតប្រាកដមិនត្រូវបានកំណត់យ៉ាងពេញលេញក៏ដោយ។
ក្នុងឆ្នាំ 2008 Evertz et al ។វាគឺជាការសាកល្បងដែលគ្រប់គ្រងដោយចៃដន្យលើកដំបូងដើម្បីរាយការណ៍ពីប្រសិទ្ធភាពថ្នាំស្ពឹកនៃការរៀបចំ PRP ដែលត្រូវបានរៀបចំពីស្រទាប់ពណ៌ត្នោតនៃអត្រា sedimentation erythrocyte autologous និងត្រូវបានធ្វើឱ្យសកម្មជាមួយនឹង autologous thrombin បន្ទាប់ពីការវះកាត់ស្មា។ពួកគេបានកត់សម្គាល់ការថយចុះគួរឱ្យកត់សម្គាល់នៃពិន្ទុមាត្រដ្ឋានអាណាឡូកដែលមើលឃើញ ការប្រើប្រាស់ថ្នាំបំបាត់ការឈឺចាប់ដែលមានមូលដ្ឋានលើអាភៀន និងការស្តារនីតិសម្បទាក្រោយការវះកាត់ដោយជោគជ័យ។វាគួរឱ្យកត់សម្គាល់ថាពួកគេឆ្លុះបញ្ចាំងពីប្រសិទ្ធភាពថ្នាំស្ពឹកនៃប្លាកែតដែលបានធ្វើឱ្យសកម្មហើយប៉ាន់ស្មានលើយន្តការនៃការបញ្ចេញប្លាកែត 5-HT ។សរុបមក ប្លាកែតនៅស្ងៀមនៅក្នុង PRP ដែលទើបរៀបចំថ្មីៗ។បន្ទាប់ពីការធ្វើឱ្យប្លាកែតសកម្មដោយផ្ទាល់ ឬដោយប្រយោល (កត្តាជាលិកា) ប្លាកែតផ្លាស់ប្តូររូបរាង និងផលិតមិនពិតគ្រប់គ្រាន់ដើម្បីជំរុញការប្រមូលផ្តុំប្លាកែត។បន្ទាប់មក ពួកវាបញ្ចេញ intracellular α- និងភាគល្អិតក្រាស់។ជាលិកាដែលត្រូវបានព្យាបាលដោយ PRP ដែលត្រូវបានធ្វើឱ្យសកម្មនឹងត្រូវបានឈ្លានពានដោយ PGF, cytokines និង lysosomes ប្លាកែតផ្សេងទៀត។ពិសេសជាងនេះទៅទៀត នៅពេលដែលភាគល្អិតក្រាស់បញ្ចេញមាតិការបស់វា ពួកគេនឹងបញ្ចេញនូវបរិមាណដ៏ច្រើននៃ 5-HT ដែលគ្រប់គ្រងការឈឺចាប់។នៅក្នុង C-PRP ការប្រមូលផ្តុំប្លាកែតគឺខ្ពស់ជាង 5 ទៅ 7 ដងក្នុងឈាមគ្រឿងកុំព្យូទ័រ។ដូច្នេះការបញ្ចេញ 5-HT ពីប្លាកែតគឺជាតារាសាស្ត្រ។គួរឱ្យចាប់អារម្មណ៍ Sprott et al ។របាយការណ៍នេះបានសង្កេតឃើញថាការឈឺចាប់ត្រូវបានធូរស្រាលយ៉ាងខ្លាំងបន្ទាប់ពីការចាក់ម្ជុលវិទ្យាសាស្ត្រនិង moxibustion ការផ្តោតអារម្មណ៍នៃប្លាកែតដែលទទួលបាន 5-HT ត្រូវបានកាត់បន្ថយយ៉ាងខ្លាំងហើយបន្ទាប់មកកម្រិតប្លាស្មានៃ 5-HT ត្រូវបានកើនឡើង។
នៅក្នុងគ្រឿងកុំព្យូទ័រ ប្លាកែត កោសិកាមេ និងកោសិកា endothelial នឹងបញ្ចេញសារធាតុ endogenous 5-HT កំឡុងពេលរបួសជាលិកា ឬរបួសវះកាត់។គួរឱ្យចាប់អារម្មណ៍, ភាពខុសគ្នានៃ 5-HT receptors នៃណឺរ៉ូនត្រូវបានរកឃើញនៅក្នុងតំបន់គ្រឿងកុំព្យូទ័រដែលបញ្ជាក់ថា 5-HT អាចរំខានដល់ការបញ្ជូន nociceptive នៅក្នុងតំបន់គ្រឿងកុំព្យូទ័រ។ការសិក្សាទាំងនេះបង្ហាញថា 5-HT អាចប៉ះពាល់ដល់ការបញ្ជូន nociceptive នៃជាលិកាគ្រឿងកុំព្យូទ័រតាមរយៈ 5-HT1, 5-HT2, 5-HT3, 5-HT4 និង 5-HT7 receptors ។
ប្រព័ន្ធ 5-HT តំណាងឱ្យប្រព័ន្ធដ៏មានឥទ្ធិពលដែលអាចកាត់បន្ថយ និងបង្កើនកម្រិតនៃការឈឺចាប់បន្ទាប់ពីការរំញោចដែលបង្កគ្រោះថ្នាក់។បទប្បញ្ញត្តិកណ្តាលនិងគ្រឿងកុំព្យូទ័រនៃសញ្ញា nociceptive និងការផ្លាស់ប្តូរនៅក្នុងប្រព័ន្ធ 5-HT ត្រូវបានរាយការណ៍នៅក្នុងអ្នកជំងឺដែលមានការឈឺចាប់រ៉ាំរ៉ៃ។ក្នុងប៉ុន្មានឆ្នាំថ្មីៗនេះ ការសិក្សាមួយចំនួនធំបានផ្តោតលើតួនាទីរបស់ 5-HT និងអ្នកទទួលរៀងៗខ្លួនក្នុងដំណើរការ និងគ្រប់គ្រងព័ត៌មានដែលបង្កគ្រោះថ្នាក់ ដែលបណ្តាលឱ្យមានថ្នាំដូចជាថ្នាំ serotonin reuptake inhibitors (SSRI) ដែលត្រូវបានជ្រើសរើស។ថ្នាំនេះរារាំងការយក serotonin ឡើងវិញចូលទៅក្នុងសរសៃប្រសាទ presynaptic បន្ទាប់ពីការបញ្ចេញ serotonin ។វាប៉ះពាល់ដល់រយៈពេលនិងអាំងតង់ស៊ីតេនៃការទំនាក់ទំនង serotonin និងជាការព្យាបាលជំនួសសម្រាប់ការឈឺចាប់រ៉ាំរ៉ៃ។ការស្រាវជ្រាវគ្លីនិកបន្ថែមទៀតគឺត្រូវការជាចាំបាច់ដើម្បីយល់យ៉ាងច្បាស់អំពីយន្តការម៉ូលេគុលនៃបទប្បញ្ញត្តិការឈឺចាប់ 5-HT ដែលបានមកពី PRP នៅក្នុងជំងឺរ៉ាំរ៉ៃ និង degenerative ។
ទិន្នន័យផ្សេងទៀតដើម្បីដោះស្រាយប្រសិទ្ធភាពថ្នាំស្ពឹកដែលមានសក្តានុពលនៃ PRP អាចទទួលបានបន្ទាប់ពីការធ្វើតេស្តគំរូសត្វថ្នាំស្ពឹក។ការសន្និដ្ឋានស្ថិតិប្រៀបធៀបនៅក្នុងគំរូទាំងនេះគឺពិបាក ពីព្រោះការសិក្សាទាំងនេះមានអថេរច្រើនពេក។ទោះជាយ៉ាងណាក៏ដោយការសិក្សាគ្លីនិកមួយចំនួនបានដោះស្រាយផលប៉ះពាល់ nociceptive និង analgesic នៃ PRP ។ការសិក្សាជាច្រើនបានបង្ហាញថាអ្នកជំងឺដែលទទួលការព្យាបាលសម្រាប់ជំងឺ tendinosis ឬ rotator cuff Tears មានការឈឺចាប់តិចតួច។ផ្ទុយទៅវិញ ការសិក្សាជាច្រើនផ្សេងទៀតបានបង្ហាញថា PRP អាចកាត់បន្ថយ ឬសូម្បីតែបំបាត់ការឈឺចាប់របស់អ្នកជំងឺដែលមានការចុះខ្សោយនៃសរសៃពួរ, OA, plantar fasciitis និងជំងឺជើង និងកជើងផ្សេងទៀត។ការប្រមូលផ្តុំប្លាកែតចុងក្រោយ និងសមាសភាពកោសិកាជីវសាស្រ្តត្រូវបានកំណត់ថាជាលក្ខណៈ PRP សំខាន់ៗ ដែលជួយសង្កេតមើលប្រសិទ្ធភាពថ្នាំស្ពឹកជាប់លាប់បន្ទាប់ពីការអនុវត្ត PRP ។អថេរផ្សេងទៀតរួមមានវិធីសាស្ត្រចែកចាយ PRP បច្ចេកវិទ្យាកម្មវិធី ពិធីការធ្វើឱ្យប្លាកែតសកម្ម កម្រិតសកម្មភាពជីវសាស្រ្តនៃ PGF និង cytokines ដែលបានចេញផ្សាយ ប្រភេទជាលិកានៃកម្មវិធី PRP និងប្រភេទរបួស។
វាគួរឱ្យកត់សម្គាល់ថា Kuffler បានដោះស្រាយសក្តានុពលនៃ PRP ក្នុងការបន្ថយការឈឺចាប់ចំពោះអ្នកជំងឺដែលមានការឈឺចាប់សរសៃប្រសាទរ៉ាំរ៉ៃពីស្រាលទៅធ្ងន់ធ្ងរបន្ទាប់បន្សំទៅនឹងសរសៃប្រសាទដែលមិនបង្កើតឡើងវិញ។គោលបំណងនៃការសិក្សានេះគឺដើម្បីស៊ើបអង្កេតថាតើការឈឺចាប់ neuropathic អាចត្រូវបានកាត់បន្ថយឬថយចុះដោយសារតែ PRP លើកកម្ពស់ការបង្កើតឡើងវិញ axonal និងគោលដៅ reinnervation សរសៃប្រសាទ។គួរឱ្យភ្ញាក់ផ្អើល, ក្នុងចំណោមអ្នកជំងឺដែលទទួលការព្យាបាល, ការឈឺចាប់សរសៃប្រសាទនៅតែត្រូវបានលុបចោលឬកាត់បន្ថយយ៉ាងហោចណាស់ប្រាំមួយឆ្នាំបន្ទាប់ពីការវះកាត់។លើសពីនេះទៀតអ្នកជំងឺទាំងអស់បានចាប់ផ្តើមបំបាត់ការឈឺចាប់ក្នុងរយៈពេលបីសប្តាហ៍បន្ទាប់ពីការដាក់ពាក្យសុំ PRP ។
ថ្មីៗនេះ ផលប៉ះពាល់ PRP ស្រដៀងគ្នានេះត្រូវបានគេសង្កេតឃើញនៅក្នុងផ្នែកនៃមុខរបួសក្រោយការវះកាត់ និងការថែទាំស្បែក។គួរឱ្យចាប់អារម្មណ៍, អ្នកនិពន្ធបានរាយការណ៍ពីទិដ្ឋភាពសរីរវិទ្យានៃការឈឺចាប់មុខរបួសដែលត្រូវបានផ្សារភ្ជាប់ជាមួយនឹងការរងរបួសសរសៃឈាមនិងជាលិកាស្បែក hypoxia ។ពួកគេក៏បានពិភាក្សាអំពីសារៈសំខាន់នៃការបង្កើត angiogenesis ក្នុងការបង្កើនប្រសិទ្ធភាពអុកស៊ីហ្សែន និងការផ្តល់សារធាតុចិញ្ចឹម។ការសិក្សារបស់ពួកគេបានបង្ហាញថាបើប្រៀបធៀបជាមួយនឹងក្រុមត្រួតពិនិត្យ អ្នកជំងឺដែលទទួលការព្យាបាលដោយ PRP មានការឈឺចាប់តិចជាង និងបង្កើនការវិវត្តនៃជម្ងឺ angiogenesis ។ទីបំផុត Johal និងសហការីរបស់គាត់បានធ្វើការពិនិត្យឡើងវិញជាប្រព័ន្ធ និងការវិភាគមេតា ហើយបានសន្និដ្ឋានថា PRP អាចកាត់បន្ថយការឈឺចាប់បន្ទាប់ពីប្រើ PRP ក្នុងការចង្អុលបង្ហាញអំពីឆ្អឹង ជាពិសេសចំពោះអ្នកជំងឺដែលទទួលការព្យាបាល epicondylitis ខាងក្រៅ និងជង្គង់ OA ។ជាអកុសល ការសិក្សានេះមិនបានបញ្ជាក់ពីឥទ្ធិពលនៃកោសិកាឈាមស ការប្រមូលផ្តុំប្លាកែត ឬការប្រើប្រាស់សារធាតុសកម្មប្លាកែតខាងក្រៅនោះទេ ព្រោះអថេរទាំងនេះនឹងប៉ះពាល់ដល់ប្រសិទ្ធភាពរួមនៃ PRP ។កំហាប់ផ្លាកែត PRP ល្អបំផុតសម្រាប់ការបំបាត់ការឈឺចាប់អតិបរមាគឺមិនច្បាស់លាស់។នៅក្នុងគំរូកណ្តុរនៃ tendinosis កំហាប់ផ្លាកែតគឺ 1.0 × 10 6 / μនៅ L ការឈឺចាប់អាចធូរស្រាលទាំងស្រុងខណៈពេលដែលការបន្ថយការឈឺចាប់ដែលបណ្តាលមកពី PRP ជាមួយនឹងពាក់កណ្តាលនៃការប្រមូលផ្តុំផ្លាកែតត្រូវបានកាត់បន្ថយយ៉ាងខ្លាំង។ដូច្នេះហើយ យើងលើកទឹកចិត្តឱ្យមានការសិក្សាផ្នែកព្យាបាលបន្ថែមទៀតដើម្បីស៊ើបអង្កេតផលប៉ះពាល់នៃការប្រើថ្នាំសន្លប់នៃការត្រៀមរៀបចំ PRP ផ្សេងៗគ្នា។
PRP និងឥទ្ធិពល angiogenesis
ការត្រៀមលក្ខណៈ C-PRP នៅក្នុងឱសថបង្កើតឡើងវិញច្បាស់លាស់អនុញ្ញាតឱ្យចែកចាយជីវម៉ូលេគុលដែលបញ្ចេញដោយកំហាប់ខ្ពស់នៃប្លាកែតដែលត្រូវបានធ្វើឱ្យសកម្មនៅកន្លែងជាលិកាគោលដៅ។ដូច្នេះ ភាពខុសគ្នានៃប្រតិកម្មល្បាក់ត្រូវបានផ្តួចផ្តើមឡើង ដែលរួមចំណែកដល់ការគ្រប់គ្រងនៃប្រព័ន្ធភាពស៊ាំនៅនឹងកន្លែង ដំណើរការរលាក និងការបង្កើត angiogenesis ដើម្បីលើកកម្ពស់ការព្យាបាល និងការជួសជុលជាលិកា។
Angiogenesis គឺជាដំណើរការពហុជំហានថាមវន្តដែលពាក់ព័ន្ធនឹងដំណុះ និងជាលិកា microvessels ពីសរសៃឈាមដែលមានពីមុន។Angiogenesis មានការរីកចម្រើនដោយសារយន្តការជីវសាស្រ្តជាច្រើន រួមទាំងការធ្វើចំណាកស្រុកនៃកោសិកា endothelial ការរីកសាយ ភាពខុសគ្នា និងការបែងចែក។ដំណើរការកោសិកាទាំងនេះគឺជាតម្រូវការជាមុនសម្រាប់ការបង្កើតសរសៃឈាមថ្មី។ពួកវាមានសារៈសំខាន់សម្រាប់ការលូតលាស់នៃសរសៃឈាមដែលមានស្រាប់ដើម្បីស្តារលំហូរឈាម និងគាំទ្រដល់សកម្មភាពមេតាបូលីសខ្ពស់នៃការជួសជុលជាលិកា និងការបង្កើតឡើងវិញជាលិកា។សរសៃឈាមថ្មីទាំងនេះអនុញ្ញាតឱ្យផ្តល់អុកស៊ីសែន និងសារធាតុចិញ្ចឹម និងការដកយកចេញនូវផលិតផលពីជាលិកាដែលបានព្យាបាល។
សកម្មភាព Angiogenesis ត្រូវបានគ្រប់គ្រងដោយការជំរុញកត្តា angiogenic VEGF និងកត្តាប្រឆាំងនឹង angiogenic (ឧទាហរណ៍ angiostatin និង thrombospondin-1 [TSP-1]) ។នៅក្នុង microenvironment ដែលមានជំងឺ និងខ្សោះជីវជាតិ (រួមទាំងភាពតានតឹងនៃអុកស៊ីសែនទាប pH ទាប និងកម្រិតអាស៊ីតឡាក់ទិកខ្ពស់) កត្តា angiogenic ក្នុងតំបន់នឹងស្តារសកម្មភាព angiogenesis ឡើងវិញ។
ប្រព័ន្ធផ្សព្វផ្សាយរលាយប្លាកែតជាច្រើនដូចជា FGF មូលដ្ឋាន និង TGF- β និង VEGF អាចជំរុញកោសិកា endothelial ឱ្យផលិតសរសៃឈាមថ្មី។Landsdown និង Fortier បានរាយការណ៍ពីលទ្ធផលផ្សេងៗដែលទាក់ទងនឹងសមាសភាព PRP រួមទាំងប្រភព intraplatelet នៃនិយតករ angiogenic ជាច្រើន។លើសពីនេះទៀតពួកគេបានសន្និដ្ឋានថាការកើនឡើងនៃ angiogenesis រួមចំណែកដល់ការជាសះស្បើយនៃជំងឺ MSK នៅក្នុងតំបន់ដែលមានសរសៃឈាមខ្សោយដូចជាការរហែក meniscus របួសសរសៃពួរនិងតំបន់ផ្សេងទៀតដែលមានសរសៃឈាមខ្សោយ។
ការលើកកម្ពស់ និងប្រឆាំងនឹងលក្ខណៈសម្បត្តិប្លាកែត angiogenic
ក្នុងប៉ុន្មានទសវត្សរ៍កន្លងមកនេះ ការសិក្សាដែលបានបោះពុម្ពផ្សាយបានបង្ហាញថាផ្លាកែតដើរតួនាទីយ៉ាងសំខាន់ក្នុងការ hemostasis បឋម ការបង្កើតកំណក កត្តាលូតលាស់ និងការបញ្ចេញស៊ីតូគីន និងបទប្បញ្ញត្តិ angiogenesis ដែលជាផ្នែកមួយនៃដំណើរការជួសជុលជាលិកា។Paradoxically, PRP α- គ្រាប់មានឃ្លាំងផ្ទុកនូវកត្តាលូតលាស់ pro-angiogenic ប្រូតេអ៊ីនប្រឆាំងនឹង angiogenic និង cytokines (ដូចជា PF4, plasminogen activator inhibitor-1 និង TSP-1) និងកំណត់គោលដៅនៃការចេញផ្សាយកត្តាជាក់លាក់ដែលដើរតួរ .តួនាទីក្នុងការបង្កើត angiogenesis ។ដូច្នេះតួនាទីរបស់ PRP ក្នុងការគ្រប់គ្រងបទប្បញ្ញត្តិ angiogenesis អាចត្រូវបានកំណត់ដោយការធ្វើឱ្យសកម្មនៃការទទួលផ្ទៃកោសិកាជាក់លាក់ TGF- β ចាប់ផ្តើមប្រតិកម្ម pro-angiogenic និង anti-angiogenic ។សមត្ថភាពនៃប្លាកែតដើម្បីអនុវត្តផ្លូវ angiogenesis ត្រូវបានបញ្ជាក់នៅក្នុង pathological angiogenesis និងដុំសាច់ angiogenesis ។
កត្តាលូតលាស់ angiogenic ដែលទទួលបានពីប្លាកែត និងកត្តាលូតលាស់ប្រឆាំង angiogenic ដែលកើតចេញពី α- និងម៉ូលេគុលក្រាស់ និងស្អិត។អ្វីដែលសំខាន់បំផុតនោះ វាត្រូវបានគេទទួលយកជាទូទៅថាឥទ្ធិពលរួមនៃប្លាកែតនៅលើ angiogenesis គឺ pro-angiogenic និងរំញោច។វាត្រូវបានគេរំពឹងថាការព្យាបាលដោយ PRP នឹងគ្រប់គ្រងការចាប់ផ្តើមនៃ angiogenesis ដែលនឹងរួមចំណែកដល់ប្រសិទ្ធភាពនៃការព្យាបាលនៃជំងឺជាច្រើនដូចជាការព្យាបាលមុខរបួសនិងការជួសជុលជាលិកា។ការគ្រប់គ្រង PRP ជាពិសេសការគ្រប់គ្រងនៃកំហាប់ខ្ពស់ PGF និង cytokines ប្លាកែតផ្សេងទៀតអាចបង្កើត angiogenesis, angiogenesis និង arteriogenesis ដោយសារតែកត្តា stromal cell-derived 1a ភ្ជាប់ទៅនឹង CXCR4 receptor នៅលើកោសិកា progenitor endothelial ។លោក Bill et al ។វាត្រូវបានណែនាំថា PRP បង្កើន ischemic neovascularization ដែលអាចបណ្តាលមកពីការរំញោចនៃ angiogenesis, angiogenesis និង arteriogenesis ។នៅក្នុងគំរូ in vitro របស់ពួកគេ ការរីកសាយកោសិកា endothelial និងការបង្កើត capillary ត្រូវបានបង្កឡើងដោយចំនួនដ៏ច្រើននៃ PDGs ផ្សេងៗគ្នា ដែល VEGF គឺជាភ្នាក់ងាររំញោច angiogenic ដ៏សំខាន់។កត្តាសំខាន់ និងសំខាន់មួយទៀតសម្រាប់ការស្ដារឡើងវិញនូវផ្លូវ angiogenesis គឺការរួមផ្សំគ្នារវាង PGFs ច្រើន។Richardson et al ។វាត្រូវបានបង្ហាញថាសកម្មភាពរួមនៃកត្តា angiogenic កត្តាលូតលាស់ប្លាកែត-ប៊ីប៊ី (PDGF-BB) និង VEGF បាននាំឱ្យមានការបង្កើតបណ្តាញសរសៃឈាមដែលមានភាពចាស់ទុំយ៉ាងឆាប់រហ័សធៀបនឹងសកម្មភាពនៃកត្តាលូតលាស់បុគ្គល។ឥទ្ធិពលរួមបញ្ចូលគ្នានៃកត្តាទាំងនេះត្រូវបានបញ្ជាក់នាពេលថ្មីៗនេះនៅក្នុងការសិក្សាមួយស្តីពីការធ្វើឱ្យប្រសើរឡើងនៃឈាមរត់វត្ថុបញ្ចាំខួរក្បាលនៅក្នុងសត្វកណ្តុរដែលមានការថយចុះកម្តៅរយៈពេលវែង។
សំខាន់បំផុត ការសិក្សានៅក្នុង vitro បានវាស់ស្ទង់ឥទ្ធិពលនៃការរីកសាយនៃកោសិកា endothelial សរសៃឈាមវ៉ែនស្បូនរបស់មនុស្ស និងការប្រមូលផ្តុំផ្លាកែតផ្សេងៗលើការជ្រើសរើសឧបករណ៍រៀបចំ PRP និងយុទ្ធសាស្ត្រកម្រិតប្លាកែត ហើយលទ្ធផលបានបង្ហាញថាកម្រិតប្លាកែតល្អបំផុតគឺ 1.5 × 10 6 ប្លាកែត/μ 50. ដើម្បីលើកកម្ពស់ angiogenesis ។កំហាប់ផ្លាកែតខ្ពស់ពេកអាចរារាំងដំណើរការ angiogenesis ដូច្នេះប្រសិទ្ធភាពគឺខ្សោយ។
ភាពចាស់នៃកោសិកា ភាពចាស់ និង PRP
ភាពចាស់នៃកោសិកាអាចត្រូវបានជំរុញដោយការរំញោចផ្សេងៗ។នេះគឺជាដំណើរការដែលកោសិកាបញ្ឈប់ការបែងចែក និងឆ្លងកាត់ការផ្លាស់ប្តូរ phenotypic តែមួយគត់ដើម្បីការពារការលូតលាស់ដែលមិនមានការរឹតបន្តឹងនៃកោសិកាដែលខូច ដែលដើរតួយ៉ាងសំខាន់ក្នុងការការពារជំងឺមហារីក។នៅក្នុងដំណើរការនៃភាពចាស់នៃសរីរវិទ្យា ភាពចាស់នៃការចម្លងកោសិកាក៏នឹងជំរុញភាពចាស់នៃកោសិកាផងដែរ ហើយសមត្ថភាពបង្កើតឡើងវិញនៃ MSCs នឹងត្រូវកាត់បន្ថយ។
ឥទ្ធិពលនៃភាពចាស់ និងភាពចាស់នៃកោសិកា
នៅក្នុង vivo ប្រភេទកោសិកាជាច្រើននឹងចាស់ និងកកកុញនៅក្នុងជាលិកាផ្សេងៗក្នុងអំឡុងពេលនៃភាពចាស់ ដែលក្នុងនោះមានកោសិកាចាស់មួយចំនួនធំ។ការប្រមូលផ្តុំកោសិកាចាស់ហាក់ដូចជាកើនឡើងជាមួយនឹងការកើនឡើងនៃអាយុ ការខូចខាតប្រព័ន្ធភាពស៊ាំ ការខូចខាតជាលិកា ឬកត្តាដែលទាក់ទងនឹងភាពតានតឹង។យន្តការនៃភាពចាស់នៃកោសិកាត្រូវបានគេកំណត់ថាជាកត្តាបង្កជំងឺនៃជំងឺទាក់ទងនឹងអាយុដូចជា ជំងឺរលាកសន្លាក់ឆ្អឹង ជំងឺពុកឆ្អឹង និងការថយចុះនៃឌីស intervertebral ។ភាពរំញោចផ្សេងៗនឹងធ្វើឱ្យកោសិកាកាន់តែចាស់។ជាការឆ្លើយតប សារធាតុ SASP ដែលទាក់ទងនឹងភាពចាស់ទុំនឹងលាក់កំហាប់ខ្ពស់នៃកោសិកាប្រូតេអ៊ីន និង cytokines ។phenotype ពិសេសនេះគឺទាក់ទងទៅនឹងកោសិកាចាស់ ដែលពួកវាបញ្ចេញនូវកម្រិតខ្ពស់នៃ cytokines រលាក (ដូចជា IL-1, IL-6, IL-8), កត្តាលូតលាស់ (ដូចជា TGF-β, HGF, VEGF, PDGF)។ MMP និង cathepsin ។បើប្រៀបធៀបជាមួយមនុស្សវ័យក្មេង SAPS ត្រូវបានគេបង្ហាញថាកើនឡើងតាមអាយុ ដោយសារតែដំណើរការនៃស្ថានភាពស្ថិរភាពត្រូវបានបំផ្លាញ ដែលនាំឱ្យកោសិកាចាស់ និងកាត់បន្ថយសមត្ថភាពបង្កើតឡើងវិញ។ជាពិសេសនៅក្នុងជំងឺសន្លាក់ និងជំងឺសាច់ដុំគ្រោងឆ្អឹង។ក្នុងន័យនេះ ភាពចាស់នៃប្រព័ន្ធភាពស៊ាំត្រូវបានចាត់ទុកថាជាការផ្លាស់ប្តូរយ៉ាងសំខាន់នៅក្នុងវិសាលគមសម្ងាត់នៃកោសិកាភាពស៊ាំ ដែលបង្ហាញថាកំហាប់ TNF-a, IL-6 និង/ឬ Il-1b កើនឡើង ដែលនាំឱ្យរលាករ៉ាំរ៉ៃកម្រិតទាប។វាគួរឱ្យកត់សម្គាល់ថាភាពមិនដំណើរការនៃកោសិកាដើមក៏ទាក់ទងទៅនឹងយន្តការស្វយ័តដែលមិនមែនជាកោសិកាផងដែរដូចជាកោសិកាចាស់ជាពិសេសការផលិតនៃកត្តាប្រឆាំងនឹងការរលាកនិងប្រឆាំងនឹងការបង្កើតឡើងវិញតាមរយៈ SASP ។
ផ្ទុយទៅវិញ SASP ក៏អាចជំរុញភាពប្លាស្ទិកកោសិកា និងការសរសេរកម្មវិធីឡើងវិញនៃកោសិកាដែលនៅជាប់គ្នា។លើសពីនេះទៀត SASP អាចរៀបចំការប្រាស្រ័យទាក់ទងជាមួយអ្នកសម្រុះសម្រួលប្រព័ន្ធភាពស៊ាំផ្សេងៗ និងធ្វើឱ្យកោសិកាភាពស៊ាំសកម្ម ដើម្បីលើកកម្ពស់ការបោសសំអាតកោសិកាចាស់។ការយល់ដឹងអំពីតួនាទី និងមុខងារនៃកោសិកាចាស់នឹងរួមចំណែកដល់ការជាសះស្បើយ និងការផ្លាស់ប្តូរជាលិកានៃសាច់ដុំ MSK និងរបួសរ៉ាំរ៉ៃ។
គួរកត់សម្គាល់ថា Ritcka et al ។ការសិក្សាដ៏ទូលំទូលាយមួយត្រូវបានអនុវត្ត ហើយតួនាទីសំខាន់ និងមានប្រយោជន៍របស់ SASP ក្នុងការលើកកម្ពស់ភាពប្លាស្ទិកកោសិកា និងការបង្កើតឡើងវិញជាលិកាត្រូវបានរកឃើញ ហើយគំនិតនៃការផ្តល់ការព្យាបាលបណ្តោះអាសន្ននៃកោសិកាចាស់ត្រូវបានណែនាំ។ពួកគេបាននិយាយដោយប្រុងប្រយ័ត្នថាភាពចាស់គឺជាដំណើរការដ៏មានប្រយោជន៍ និងបង្កើតឡើងវិញ
ភាពចាស់នៃកោសិកា និងសក្តានុពលនៃ PRP
នៅពេលដែលចំនួនកោសិកាដើមមានការថយចុះ ភាពចាស់នឹងប៉ះពាល់ដល់ដំណើរការនៃកោសិកាដើម។ដូចគ្នានេះដែរ ចំពោះមនុស្ស លក្ខណៈកោសិកាដើម (ដូចជា ភាពស្ងួត ការរីកសាយ និងភាពខុសគ្នា) ក៏ថយចុះទៅតាមអាយុដែរ។Wang និង Nirmala បានរាយការណ៍ថាភាពចាស់នឹងកាត់បន្ថយលក្ខណៈនៃកោសិកាដើមកោសិកាសរសៃពួរ និងចំនួនអ្នកទទួលកត្តាលូតលាស់។ការសិក្សាសត្វបានបង្ហាញថាកំហាប់ PDGF នៅក្នុងសេះវ័យក្មេងគឺខ្ពស់។ពួកគេបានសន្និដ្ឋានថាការកើនឡើងនៃចំនួនអ្នកទទួល GF និងចំនួន GF ចំពោះបុគ្គលវ័យក្មេងអាចមានការឆ្លើយតបកោសិកាប្រសើរជាងមុនចំពោះការព្យាបាល PRP ជាងមនុស្សចាស់ចំពោះបុគ្គលវ័យក្មេង។ការរកឃើញទាំងនេះបង្ហាញពីមូលហេតុដែលការព្យាបាល PRP ប្រហែលជាមិនសូវមានប្រសិទ្ធភាព ឬសូម្បីតែគ្មានប្រសិទ្ធភាពចំពោះអ្នកជំងឺវ័យចំណាស់ដែលមានកោសិកាដើមតិច និង "គុណភាពអន់"។វាត្រូវបានបង្ហាញថាដំណើរការនៃភាពចាស់នៃឆ្អឹងខ្ចីត្រូវបានបញ្ច្រាស់ហើយរយៈពេលសម្រាកនៃ chondrocytes ត្រូវបានកើនឡើងបន្ទាប់ពីការចាក់ PRP ។Jia et al ។វាត្រូវបានគេប្រើដើម្បីសិក្សាអំពីជំងឺសរសៃឈាមកណ្ដុរនៅក្នុងការថតរូបក្នុង vitro ដោយមាននិងគ្មានការព្យាបាល PRP ដើម្បីបញ្ជាក់ពីយន្តការនៃការប្រឆាំងនឹង PGF ក្នុងគំរូនេះ។ក្រុម PRP បានបង្ហាញពីឥទ្ធិពលផ្ទាល់ទៅលើម៉ាទ្រីសក្រៅកោសិកា ការកើនឡើងនៃប្រភេទ I collagen និងកាត់បន្ថយការសំយោគនៃ metalloproteinases ដែលបង្ហាញថា PRP អាចទប់ទល់នឹងភាពចាស់នៃកោសិកា និងនៅក្នុងជំងឺ MSK degenerative ផងដែរ។
នៅក្នុងការសិក្សាមួយផ្សេងទៀត PRP ត្រូវបានប្រើដើម្បីប្រមូលកោសិកាខួរឆ្អឹងដែលមានអាយុពីសត្វកណ្តុរដែលមានអាយុ។វាត្រូវបានគេកំណត់ថា PRP អាចស្តារមុខងារកោសិកាដើមជាច្រើនពីភាពចាស់ ដូចជាការរីកកោសិកា និងការបង្កើតអាណានិគម និងបង្កើតឡើងវិញនូវសញ្ញាសម្គាល់ដែលទាក់ទងនឹងភាពចាស់នៃកោសិកា។
ថ្មីៗនេះ Oberlohr និងសហការីរបស់គាត់បានសិក្សាយ៉ាងទូលំទូលាយអំពីតួនាទីនៃភាពចាស់នៃកោសិកាក្នុងការធ្វើឱ្យសាច់ដុំចុះខ្សោយ ហើយបានវាយតម្លៃ PRP និងប្លាកែតខ្សោយប្លាស្មា (PPP) ជាជម្រើសព្យាបាលជីវសាស្រ្តសម្រាប់ការជួសជុលសាច់ដុំគ្រោងឆ្អឹង។ពួកគេបានស្រមៃថាការព្យាបាល PRP ឬ PPP សម្រាប់ការជួសជុលសាច់ដុំគ្រោងឆ្អឹងនឹងផ្អែកលើកត្តាជីវសាស្រ្តដែលប្ដូរតាមបំណងសម្រាប់សញ្ញាសម្គាល់កោសិកាជាក់លាក់ SASP និងកត្តាផ្សេងទៀតដែលនាំទៅដល់ការវិវត្តនៃដុំសាច់។
វាសមហេតុផលក្នុងការជឿថាមុនពេលអនុវត្ត PRP ភាពចាស់នៃកោសិកាគោលដៅអាចធ្វើឱ្យប្រសើរឡើងនូវលក្ខណៈនៃការបង្កើតឡើងវិញនៃប្រសិទ្ធភាពនៃការព្យាបាលជីវសាស្រ្តដោយកាត់បន្ថយកត្តា SASP ក្នុងតំបន់។វាត្រូវបានគេណែនាំថាជម្រើសមួយផ្សេងទៀតដើម្បីធ្វើឱ្យប្រសើរឡើងនូវលទ្ធផលនៃការព្យាបាល PRP និង PPP សម្រាប់ការបង្កើតឡើងវិញនូវសាច់ដុំគ្រោងឆ្អឹងគឺការជ្រើសរើសកោសិកាចាស់ចេញដោយប្រើស្កាវចាស់។គ្មានការងឿងឆ្ងល់ទេដែលលទ្ធផលស្រាវជ្រាវថ្មីៗស្តីពីឥទ្ធិពលនៃ PRP លើភាពចាស់នៃកោសិកាគឺគួរឱ្យចាប់អារម្មណ៍ ប៉ុន្តែពួកគេនៅតែស្ថិតក្នុងដំណាក់កាលដំបូងនៅឡើយ។ដូច្នេះ វាមិនសមហេតុផលទេក្នុងការផ្តល់យោបល់នៅពេលនេះ។
(ខ្លឹមសារនៃអត្ថបទនេះត្រូវបានបោះពុម្ពឡើងវិញ ហើយយើងមិនផ្តល់ការធានាច្បាស់លាស់ ឬដោយបង្កប់ន័យណាមួយសម្រាប់ភាពត្រឹមត្រូវ ភាពជឿជាក់ ឬភាពពេញលេញនៃខ្លឹមសារដែលមាននៅក្នុងអត្ថបទនេះ និងមិនទទួលខុសត្រូវចំពោះមតិនៃអត្ថបទនេះទេ សូមយល់។ )
ពេលវេលាផ្សាយ៖ ០១-០៣-២០២៣